The US FDA’s proposed rule on laboratory-developed tests: Impacts on clinical laboratory testing
| Asma | |
|---|---|
 | |
| Specialità | pneumologia e immunologia |
| Classificazione e risorse esterne (EN) | |
| OMIM | 600807 |
| MeSH | D001249 |
| MedlinePlus | 000141 |
| eMedicine | 806890 e 296301 |
L'asma (dal greco ἄσθμα, «affanno») è una sindrome caratterizzata da aumento delle resistenze presenti nelle vie aeree, a seguito di spasmi della muscolatura bronchiale, spesso associato ad edema della mucosa e aumento delle secrezioni. La causa scatenante è solitamente una reazione allergica a seguito di sensibilizzazione della mucosa da allergeni. Si presenta in forma accessuale, con periodi asintomatici alternati a periodi di crisi. Talvolta decorre in forma cronica.
Vi giocano un ruolo importante numerose cellule, in particolare i mastociti, i granulociti eosinofili e i linfociti T.
Nei soggetti predisposti questa infiammazione provoca episodi ricorrenti di respiro sibilante e fischiante, difficoltà respiratoria, senso di costrizione toracica e tosse. Tali episodi si presentano generalmente "a crisi" lasciando periodi di relativo benessere fra una crisi e l'altra. I sintomi elencati sono di solito associati con diffusa, ma variabile broncorestrizione reversibile dopo terapia con broncodilatatori o spontaneamente. L'infiammazione provoca anche un aumento della risposta delle vie aeree a numerosi stimoli più o meno specifici. I sintomi infine non sono sufficienti da soli per diagnosticare l'asma, perché potrebbero essere indotti da altre patologie quali bronchiti, enfisema, scompenso cardiaco e anemia. A differenza della definizione riportata nei testi degli anni settanta e ottanta, che facevano riferimento unicamente alle modificazioni funzionali e quindi al broncospasmo, l'attuale definizione sottolinea il ruolo determinante dell'infiammazione nella genesi dei sintomi e delle alterazioni funzionali. Questo dato ha un risvolto terapeutico importante ponendo i farmaci antinfiammatori come cardine della terapia dell'asma.
Capita spesso, peraltro, che nel linguaggio comune la parola "asma" venga utilizzata come sinonimo di "dispnea" o "mancanza di respiro", anche se di origine completamente diversa dal vero asma bronchiale: ad esempio, nella vecchia definizione dello scompenso cardiaco acuto si parlava appunto di "asma cardiaco" che nulla ha a che fare con l'infiammazione dei bronchi.
Epidemiologia e storia

L'asma è stata riconosciuta come entità nosologica in Egitto, dove veniva trattata somministrando una miscela di incenso conosciuta come kyphi.[1] È stata ufficialmente identificata come una specifica patologia dell'apparato respiratorio da Ippocrate di Coo, intorno al 450 a.C., con la parola greca che significa "ansimante" e che costituisce l'etimologia del nome moderno.[2] Nel 200 a.C. si riteneva essere almeno in parte legata alle emozioni.[3]
Nel 1873, uno dei primi documenti della medicina moderna in materia ha cercato di spiegare la fisiopatologia della malattia, mentre uno nel 1872 ha concluso che l'asma poteva essere curata strofinando il petto con linimento cloroformio.[4][5] Nel 1880, le cure mediche includevano la somministrazione di dosi per via endovenosa di un farmaco chiamato pilocarpina.[6] Nel 1886, Bosworth teorizzò una correlazione tra asma e febbre da fieno.[7] L'adrenalina venne utilizzata come trattamento per l'asma per la prima volta nel 1905.[8] I corticosteroidi per via orale iniziarono a essere utilizzati per questa condizione nel 1950, mentre i corticosteroidi per via inalatoria e β2-agonisti selettivi a breve azione iniziarono a essere di largo impiego nel 1960.[9][10]
Durante gli anni Trenta e anni Cinquanta, l'asma era conosciuta come una delle "sette malattie psicosomatiche". La sua causa era considerata psicologica e il trattamento spesso era basato sulla psicoanalisi.[11] Poiché gli psicoanalisti interpretavano il rantolo asmatico come il grido soppresso del bambino per la madre, consideravano il trattamento della depressione come particolarmente importante per le persone affette da tale patologia.[11]
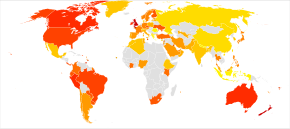
nessun dato
<1%
1-2%
2-3%
3-4%
4-5%
5-6%
6-7%
7-8%
8-10%
10-12.5%
12.5–15%
>15%
Nel 2011, 235-300.000.000 persone erano affette da asma nel mondo,[13][14] e circa 250.000 persone muoiono ogni anno a causa della malattia.[15] Le cifre variano da un paese all'altro con una prevalenza tra l'1% e il 18%.[15] È più comune nei paesi sviluppati rispetto ai paesi in via di sviluppo.[15] Si notano tassi più bassi in Asia, Europa orientale e Africa.[2] All'interno dei paesi sviluppati è più comune in coloro che sono economicamente svantaggiati, mentre al contrario nei paesi in via di sviluppo è più comune nella fascia di popolazione più abbiente.[15] La ragione di queste differenze non è ben nota.[15] I paesi a reddito medio-basso costituiscono oltre l'80% della mortalità.[16]
Il tasso globale di asma è aumentato in modo significativo tra il 1960 e il 2008[17][18] ed essa è stata riconosciuta come un importante problema di sanità pubblica dal 1970.[2] Il tasso di asma si è stabilizzato nel mondo sviluppato a partire dalla metà degli anni 1990, con recenti aumenti soprattutto nei paesi in via di sviluppo.[19] L'asma colpisce circa il 7% della popolazione negli Stati Uniti[20] e il 5% delle persone nel Regno Unito.[21] Canada, Australia e Nuova Zelanda hanno tassi di circa il 14-15%.[22]
L'asma può insorgere a qualsiasi età, ma il picco d'incidenza si verifica a 3 anni. Nell'infanzia i maschi ne sono doppiamente soggetti rispetto alle femmine, ma negli adulti non c'è differenza significativa[23]. Buona parte dei soggetti asmatici nell'infanzia diventano asintomatici nell'adolescenza o in età adulta, ma talvolta la sintomatologia non scompare, oppure ricompare in età adulta, soprattutto nei casi di asma grave. Negli adulti la sintomatologia tende a cronicizzare e i soggetti raramente tornano asintomatici. La gravità dell'asma rimane stabile nel corso del tempo, per cui è raro assistere a forme di asma lieve che sfociano in asma grave: i soggetti con asma severo lo sono di norma sin dal principio.
Patologie correlate
Alcune patologie si verificano più frequentemente nei pazienti con asma, compresa la malattia da reflusso gastro-esofageo, la rinosinusite e l'apnea ostruttiva del sonno.[24]
Anche i disturbi psicologici appaiono più comunemente,[25] con i disturbi d'ansia che si verificano tra il 16% e il 52% degli asmatici e i disturbi dell'umore tra il 14% e il 41%.[26] Tuttavia, non è noto se l'asma provochi problemi psicologici o se i problemi psicologici portino ad asma.[27]
Coloro che soffrono d'asma, soprattutto se di un tipo scarsamente controllato, sono ad alto rischio di reazioni avverse ai mezzi di contrasto utilizzati nelle indagini radiologiche.[28]
Eziologia
I fattori di rischio per l'asma sono numerosi, hanno origine genetica e ambientale e ognuno può contribuire con peso differente nella manifestazione della patologia. I principali sono predisposizione genetica, allergie, infezioni, dieta, condizioni igieniche, inquinamento dell'aria e attività fisica.
Fattori genetici
| Livello di endotossine | genotipo CC | genotipo TT |
|---|---|---|
| Alta esposizione | Basso rischio | Alto rischio |
| Bassa esposizione | Alto rischio | Basso rischio |
La storia familiare è un fattore di rischio per l'asma, e molti geni differenti sono implicati.[30] Se un gemello omozigote è colpito, la probabilità che l'altro possa avere la malattia è di circa il 25%.[30]
Alla fine del 2005, 25 geni erano stati associati alla malattia asmatica in sei o più popolazioni separate, tra cui: GSTM1, IL10, CTLA-4, SPINK5, LTC4S, IL4R e ADAM33.[31] Molti di questi geni sono collegati al sistema immunitario o al processo di modulazione dell'infiammazione. Tuttavia i numerosi studi su questa lista di geni non hanno portato a risultati coerenti in tutte le popolazioni esaminate.[31]
Nel 2006, più di 100 geni sono stati associati con l'asma in uno studio di associazione genetica.[31][32]
Alcune varianti genetiche possono causare asma quando vengono combinate con specifiche esposizioni ambientali.[33] Un esempio specifico è un polimorfismo di singolo nucleotide nella regione CD14 e l'esposizione alle endotossine batteriche. L'esposizione alle endotossine può provenire da diverse fonti ambientali, tra cui il fumo di tabacco, i cani e le aziende agricole.
Il rischio di asma, quindi, è determinato sia da fattori genetici personali che dal livello di esposizione alle endotossine.[29]
Fattori ambientali
È costituita dalla produzione di anticorpi della classe delle IgE da parte delle plasmacellule che attivano principalmente mastociti in risposta a specifici allergeni che nel soggetto non affetto da atopia non inducono alcuna risposta da parte del sistema immunitario.[non chiaro]
La maggior parte dei pazienti che ne soffrono presentano altre condizioni atopiche, principalmente rinite allergica e dermatite atopica.
Gli aeroallergeni che predispongono all'asma sono proteine, generalmente proteasi. Le più comuni sono i pollini, forfora di cane e gatto, acari e roditori. Malgrado l'asmatico debba evitare l'esposizione agli allergeni, la mancata esposizione a essi da parte di pazienti non asmatici durante l'infanzia non riduce il rischio di sviluppare asma. L'esposizione precoce ad alcuni allergeni può invece indurre tolleranza che a sua volta esercita un ruolo protettivo nei confronti dello sviluppo di atopia. Pur essendo il fattore più importante non è certamente l'unico dato che l'atopia, presente nel 40-50% della popolazione, non basta da sola a giustificare il 4% della popolazione mondiale affetta da asma.
La teoria dell'igiene
Anche l'igiene, quando eccessiva, può essere un fattore di rischio. La mancata esposizione a infezioni batteriche, virali e parassitarie, a endotossine e allergeni nell'infanzia sembra favorire risposte immunitarie di tipo TH2 perché conserva queste cellule; in caso contrario tende a essere dominante una risposta di tipo TH1. Per questo motivo i bambini cresciuti in ambienti fortemente urbanizzati tendono a essere più soggetti ad asma e allergie rispetto a coloro che hanno passato l'infanzia in aree poco urbanizzate.
Alimentazione
L'alimentazione è un fattore di rischio discusso e controverso. Diete povere di antiossidanti come vitamine (gruppo B e C in particolare), oligoelementi (selenio, zinco, magnesio) e acidi grassi polinsaturi omega-3 sono correlate a un maggior rischio di sviluppare asma, così come l'eccessivo consumo di sodio e di omega-6.
Comorbidità
Una triade composta da eczema atopico, rinite allergica e asma prende il nome di atopia.[34] Il più forte fattore di rischio per lo sviluppo dell'asma è una storia di malattia atopica.[35] L'asma, infatti, si verifica a una velocità molto maggiore in coloro che hanno o un eczema o la rinite allergica.[36]
L'asma è stato associato con la sindrome di Churg-Strauss, una malattia autoimmune che comporta vasculite. Gli individui con alcuni tipi di orticaria possono presentare anche i sintomi di asma.[34]
Vi è una correlazione tra l'obesità e il rischio di incorrere in attacchi di asma.[37][38] Diversi fattori possono essere in gioco, compresa la ridotta funzione respiratoria causata dall'accumulo di grasso e il fatto che il tessuto adiposo porti a uno stato pro-infiammatorio.[39]
Le infezioni sono spesso responsabili di riacutizzazioni asmatiche, ma non è chiaro se abbiano un ruolo nella sua eziologia. Gli agenti infettivi ritenuti possibili responsabili dello sviluppo d'asma grave sono batteri del genere Chlamydia e Mycoplasma e il virus respiratorio sinciziale. Tra gli agenti chimici, il disocianato toluene e l'anidride trimetilica.
Farmaci
Farmaci beta-bloccanti come il propranololo possono scatenare l'asma in coloro che ne sono sensibili.[40] Cardioselettivi beta-bloccanti, tuttavia, sembrano sicuri nei pazienti con malattia lieve o moderata.[41] Altri farmaci che possono causare problemi sono quelli appartenenti alle famiglie degli ASA, dei FANS e degli ACE-inibitori.[42]
Patogenesi

L'asma può essere una conseguenza della sindrome rinobronchiale delle alte vie aeree. La principale alterazione fisiopatologica che determina lo stato funzionale e la sintomatologia del paziente asmatico è la riduzione del calibro delle vie aeree indotta da sei meccanismi fondamentali:
- contrazione della muscolatura liscia bronchiale,
- edema (gonfiore della mucosa che riveste i bronchi) e infiammazione con conseguente congestione della parete bronchiale,
- ipersecrezione di muco (catarro bronchiale),
- rimodellamento delle vie aeree,
- perdita dell'epitelio,
- iperreattività bronchiale.
Meccanismi allergici
Quando un allergene viene inalato, induce nei bronchi una serie di reazioni in sequenza che alla fine producono la crisi asmatica.
Nel caso l'antigene venga inalato per la prima volta, viene fagocitato e digerito dalle cellule presentanti l'antigene (come i macrofagi), allo scopo di esporne alla propria superficie alcune piccole parti (i peptidi). Tramite questa presentazione gli antigeni diventano riconoscibili dai linfociti T, che una volta attivati producono sostanze che attivano i linfociti B, i quali producono anticorpi contro l'allergene, chiamati IgE, che si legano ai mastociti.
Arrivati a questa fase, il futuro malato non si accorge ancora di nulla, però l'organismo è ora attrezzato a rispondere veementemente nel caso di un'altra esposizione all'allergene. Nel momento in cui altri allergeni uguali vengano inalati una seconda volta, il sistema immunitario attiva i mastociti, che liberano i mediatori dell'allergia, tra i quali l'istamina, che agisce da broncocostrittore (induce i broncospasmi); parallelamente agisce sui capillari inducendoli a liberare liquido nel tessuto circostante, che quindi si rigonfia restringendo il bronchiolo. Inoltre vengono prodotte altre sostanze, quali le proteine basiche, che possono danneggiare l'epitelio bronchiale.
Lo spasmo bronchiale a questo punto è pronto a manifestarsi, e la malattia può divenire cronica nel caso di un accumulo continuo dei mediatori dell'infiammazione.[43]
Esacerbazione dell'asma
Alcuni individui presentano asma stabile per settimane o mesi e poi improvvisamente sviluppano un episodio di asma acuto. Individui diversi reagiscono in modo diverso a diversi fattori.[44] La maggior parte delle persone sviluppano grave esacerbazione per via di un certo numero di agenti scatenanti.[44]
Gli agenti che possono portare alla riacutizzazione dell'asma includono: polvere, peli di animali (in particolare di gatto e cane), allergeni, scarafaggi e muffa.[44] I profumi sono una causa comune negli attacchi acuti nelle donne e nei bambini. Le infezioni sia virali che batteriche del tratto respiratorio superiore possono peggiorare la malattia.[44] Lo stress psicologico può peggiorarne i sintomi: si pensa che lo stress alteri il sistema immunitario e quindi aumenta la risposta infiammatoria delle vie aeree agli allergeni e agli irritanti.[45][46]
Anatomia patologica
Le alterazioni anatomo-patologiche in corso di asma bronchiale possono essere così riassunte:
- infiltrazione di eosinofili e linfociti (cellule che provocano infiammazione);
- distruzione dell'epitelio (la superficie del bronco perde la sua integrità) e formazione di ammassi di cellule epiteliali definiti corpi di Creola.
- vasodilatazione e stravaso proteico (il bronco si "gonfia" e tende a chiudersi);
- iperplasia e ipertrofia della muscolatura liscia bronchiale.
- angioneogenesi (si creano nuovi capillari);
- aumento del numero delle cellule mucipare (le cellule che fabbricano il muco). Le spirali di Curschmann sono essudato spiroide rappresentato da filamenti di muco avvolti a spirale riproducenti la forma dei bronchioli da cui derivano. Sono presenti nell'espettorato dei soggetti affetti da asma o bronchite cronica;
- deposizione di collagene nella regione sottostante l'epitelio (ispessimento della membrana basale).
- formazione di materiale di rilascio da parte di eosinofili definito: cristalli di Charcot-Leyden.
Clinica
La diagnosi dell'asma bronchiale non presenta difficoltà qualora si presenti nella sua forma più caratteristica di broncospasmo + dispnea espiratoria (anche se vanno comunque tenute in considerazioni patologie che presentano medesime caratteristiche asmatiformi del quadro clinico quali la broncopneumopatia cronica ostruttiva o BPCO e lo scompenso cardiaco). Nel caso non si presenti con questa forma caratteristica ma con tosse stizzosa o dispnea dopo sforzo è necessario andare a cercare l'asma anche se le prove funzionali respiratorie basali sono normali.
Segni e sintomi
L'asma è caratterizzato da episodi ricorrenti di respiro sibilante, dispnea, senso di costrizione toracica e tosse.[15] L'espettorato può essere prodotto dai polmoni da tosse, ma risulta spesso difficile da alleviare.[47] Durante il recupero da un attacco, può apparire pus come causa di alti livelli di globuli bianchi chiamati eosinofili.[48] Solitamente i sintomi tendono a peggiorare di notte e alla mattina presto.[49] Alcune persone asmatiche sperimentano i tipici sintomi in risposta a determinati fattori causali, mentre altre possono presentarli in modo persistente.[50]
Esami di laboratorio e strumentali

L'esame fondamentale per lo studio dell'asma è la spirometria, che consiste nel soffiare in uno strumento (spirometro) che misura sia la quantità di aria emessa sia la velocità con cui viene emessa, e fornisce informazioni sullo stato di ostruzione delle vie aeree. Un test semplice quanto importante è il cosiddetto "test di reversibilità", eseguibile nei pazienti in cui la spirometria abbia evidenziato la presenza di ostruzione bronchiale. Il test consiste nell'eseguire due spirometrie, di cui una prima e una dopo la somministrazione di un farmaco broncodilatatore spray. Negli asmatici tale somministrazione provoca una broncodilatazione significativa che consente la diagnosi.
Nei soggetti con spirometria nella norma (la maggior parte degli asmatici in periodo intercritico) la diagnosi può essere posta identificando l'iperreattività bronchiale mediante test alla metacolina. L'esame consiste nell'esecuzione di una spirometria basale e successivamente varie altre spirometria dopo inalazione di concentrazioni crescenti di metacolina (sostanza broncocostrittrice). Nei soggetti asmatici il test è in grado di determinare una broncostenosi che invece non si verifica nei soggetti normali. Il monitoraggio giornaliero della malattia può essere eseguito mediante misurazione del picco di flusso (misurazione approssimativa ma praticabile dal paziente stesso, munito di un semplice strumento). In caso di patologia asmatica mostrerà un aumento del morning gap ovvero una riduzione dei valori mattutini più consistente che nelle persone sane.
Infine, si può eseguire il test di stimolazione bronchiale specifico per le patologie professionali.
Diagnosi differenziale
Frequentemente si usa nel linguaggio comune la parola asma per indicare una malattia che provochi difficoltà respiratoria. In realtà le patologie in grado di provocare dispnea (appunto la difficoltà respiratoria) sono molte e non interessano sempre il polmone o i bronchi. Quando si indaga su malattie che provocano sintomi simili (in questo caso la dispnea) si parla quindi di diagnosi differenziale. La diagnosi differenziale per l'asma va quindi posta con:
- Broncopneumopatia cronica ostruttiva (BPCO): simile all'asma per sintomatologia ma con patogenesi ed eziologia assolutamente differenti. Nel caso della BPCO la causa principale è il fumo di sigaretta, l'ostruzione bronchiale è irreversibile o solo parzialmente reversibile (test di reversibilità negativo e test alla metacolina in genere negativo). Il trattamento è sostanzialmente basato su farmaci corticosteroidei inalatori piuttosto che broncodilatatori.
- Asma cardiaco: dato da scompenso cardiaco, l'insufficiente forza di contrazione del cuore determina il raccogliersi di liquidi nelle vie aeree (edema polmonare), con conseguente difficoltà respiratoria per meccanismi riflessi di broncocostrizione.
- Inalazione di corpo estraneo: più frequente nel bambino o in pazienti a rischio con ridotti riflessi deglutitori (anziani, psichiatrici in trattamento neurolettico, etc).
- Bronchite acuta: infiammazione passeggera dei bronchi abitualmente su base infettiva.
- Attacco di panico: il paziente respira velocemente accusando una difficoltà respiratoria che non è dovuta a malattia di organo ma a uno stato ansioso (tale diagnosi va posta con prudenza per non sottovalutare malattie di organo più importanti)
- Sindrome da ipersensibilità dei recettori della tosse o SIRT
Vi sono poi altre malattie che possono provocare alterazione della respirazione che non hanno nulla a che fare con l'asma quali: diabete scompensato, insufficienza renale scompensata, intossicazioni, lesioni cerebrali ecc.
Trattamento
Non esistono cure capaci di guarire definitivamente l'asma, ma è possibile gestire i sintomi garantendo a chi ne soffre una vita del tutto normale.[51] Per ottenere ciò è necessario studiare delle soluzioni personalizzate per monitorare e trattare la condizione, come ridurre l'esposizione agli allergeni, eseguire test per valutare la gravità dei sintomi e ricorrere all'uso di farmaci. Il piano di trattamento deve essere elaborato e rivisto in base ai cambiamenti nei sintomi.
Il trattamento più efficace per l'asma può essere determinato dopo aver identificato i fattori scatenanti, come il fumo di sigaretta, la presenza di animali domestici o l'assunzione di particolari sostanze, ed eliminando quindi l'esposizione ad essi. Se ciò non fosse sufficiente, si consiglia l'uso di farmaci selezionati in base alla gravità della malattia e alla frequenza dei sintomi. Farmaci specifici per l'asma sono classificati in categorie ad azione rapida e prolungata.[52]
Il cardine della terapia è il corticosteroide. I broncodilatatori sono consigliati per fornire un sollievo a breve termine dai sintomi, ma mai in assenza di corticosteroide inalatorio associato[53]. Se una forma lieve della condizione è, tuttavia, persistente (più di due attacchi a settimana), può essere necessario assumere corticosteroidi a basso dosaggio per via inalatoria come terapia di mantenimento, più o meno associata ad un broncodilatatore [54]. Per coloro che hanno attacchi quotidiani, solitamente si prescrive una dose maggiore di corticosteroidi per via inalatoria. In caso di una esacerbazione da moderata o grave, i corticosteroidi orali sono aggiunti a questi trattamenti. Nei casi di asma allergico e non controllato dalla terapia farmacologica di fondo combinata con steroidi e broncodilatatori, la cura si basa su farmaci biologici come omalizumab oppure a monte degli anticorpi IgE come inibitori delle citochine proinfiammatorie.
Modifica dello stile di vita
Evitare l'esposizione ai fattori scatenanti è una componente fondamentale per migliorare il controllo dell'asma e prevenire gli attacchi. I fattori scatenanti più comuni includono gli allergeni, il fumo (tabacco e altri), l'inquinamento atmosferico, i beta-bloccanti non selettivi e gli alimenti contenenti solfiti.[55] Il fumo di sigaretta e il fumo passivo possono ridurre l'efficacia dei farmaci come i corticosteroidi.[56] Le leggi che limitano il fumo possono far diminuire il numero di persone ricoverate per asma.[57] Le misure di controllo della polvere, tra cui la filtrazione dell'aria, l'utilizzo di sostanze chimiche in grado di uccidere gli acari, l'uso di aspirapolvere, fodere per materassi e altri metodi non hanno un particolare effetto benefico sui sintomi dell'asma. In generale, l'esercizio fisico è utile nelle persone con asma stabile.[58]
Trattamento farmacologico
Attualmente si ottengono ottimi risultati facendo assumere al paziente con regolarità dei farmaci in via aerosolica spray o in forma di polvere inalatoria in modo da arginare l'infiammazione cronica per evitare che non degeneri, e arginare il broncospasmo, "allargando" i bronchi quando questi tenderebbero a restringersi. In ogni caso è lo specialista a decidere caso per caso quali farmaci prediligere, mentre l'asmatico deve essere sempre cosciente dei farmaci che assume e, secondo le indicazioni del medico, sapere come e quando variarne il dosaggio.
Antinfiammatori
Per contenere nei limiti della normalità lo stato di infiammazione delle vie aeree, e di conseguenza non incorrere nella accentuazione dell'"iperreattività bronchiale", è consigliata l'assunzione in via continuativa di prodotti antinfiammatori.
I corticosteroidi, farmaci derivati o a base di cortisone, inibiscono tempestivamente il rilascio dei fattori endogeni responsabili del processo infiammatorio. Alcuni tra gli steroidi inalatori più diffusi per la terapia inalatoria dell'asma sono il beclometasone, la budesonide, la flunisolide, il fluticasone. Lo steroide inalatorio è il cardine della terapia dell'asma. Gli steroidi inalatori sono solo minimamente assorbiti a livello ematico e quindi non sono gravati dagli effetti collaterali dei farmaci steroidei a somministrazione sistemica (ovvero assunti per orale, intramuscolare o endovenosa). Un evento avverso possibile in corso di terapia con steroidi inalatori è la comparsa di candidosi orale (una micosi) che può essere facilmente evitata lavandosi i denti dopo l'inalazione del farmaco. Altro possibile effetto collaterale è la disfonia (modificazione del tono della voce) che in genere regredisce riducendo la dose del farmaco.
I farmaci antinfiammatori non steroidei possono in alcuni soggetti predisposti causare broncocostrizione, ma in linea di massima possono essere assunti con sicurezza dalla maggior parte degli asmatici. Sono comunque inutili come terapia specifica dell'asma.
Una categoria di farmaci ad azione antinfiammatoria particolare sono gli antileucotrienici. Tali farmaci al momento sono disponibili solo per via orale. Sono utilizzati specificatamente per l'asma da esercizio fisico o per l'asma da aspirina e, se assunti in associazione allo steroide inalatorio, consentono di ridurre i dosaggi dello stesso.
Broncodilatatori

I farmaci broncodilatatori si differenziano sulla base della velocità con cui cominciano a funzionare. I broncodilalatori a lunga durata di azione, conosciuti anche con l'acronimo inglese LABA (quali formoterolo, indacaterolo, clembuterolo, salmeterolo e altri), hanno un'azione prolungata (circa 12 ore). Tra questi il formoterolo presenta anche una rapida insorgenza di azione a differenza del salmeterolo. Sono farmaci di fondo da affiancare allo steroide inalatorio in caso l'asma non sia adeguatamente controllato. Si tratta di farmaci sicuri se somministrati in associazione allo steroide inalatorio, di contro non devono mai essere somministrati come monoterapia in assenza di terapia steroidea (potenziali effetti avversi fatali). Tra gli effetti collaterali più comuni si ricordano i tremori delle mani, i crampi muscolari e la tachicardia. In caso di crisi, invece, il soggetto può ricorrere a un'altra categoria di farmaci chiamati broncodilatatori a breve durata di azione (SABA), tra i quali il più comune è il salbutamolo; essi, come suggerisce il nome, dilatano le vie bronchiali qualora un episodio di asma le abbia fatte occludere. Va sottolineato che tali farmaci, seppur molto importanti, sono atti solo al superamento della crisi acuta, poiché non intervengono sui meccanismi che stanno alla base della malattia asmatica. Farmaci utilizzati meno comunemente sono gli anticolinergici e i teofilinici (sostanze naturali analoghe a teina e caffeina).
Vaccini antiallergici
Non appartengono alla categoria "farmaci" i cosiddetti "vaccini antiallergici" o, più correttamente, immunoterapie specifiche. I vaccini antiallergici consistono nella somministrazione per un periodo di tempo prolungato (alcuni anni) di concentrazioni crescenti di allergeni (sostanza a cui il paziente asmatico è allergico o "sensibilizzato") per determinare una tolleranza. Sono estremamente specifici (ogni vaccino funziona solo per un singolo allergene) e efficaci anche dopo anni dalla sospensione. A causa della loro specificità possono essere impiegati in modo utile solo in soggetti con un numero limitato di sensibilizzazioni allergiche (ad esempio è inutile vaccinare un soggetto per le graminacee quando è anche allergico alla polvere o a altri pollini).
Attualmente possono essere somministrati per via sottocutanea o sublinguale. Entrambi i tipi di terapia sono efficaci; la terapia sottocutanea però deve essere somministrata da un medico specialista ed è necessario un periodo di osservazione di almeno 30 minuti dopo l'inoculo a causa delle possibili (anche se rare) reazioni avverse anche gravi. La terapia sublinguale è sostanzialmente priva di effetti collaterali, quindi viene autosomministrata dal paziente al proprio domicilio. I vaccini trovano indicazione solo nell'asma allergica, quando l'allergene causale sia stato ben identificato; non hanno nessuna azione diretta antinfiammatoria e non possono, pertanto, in nessun modo essere usati come sostituti dei farmaci precedentemente citati, che quindi dovranno essere assunti dall'asmatico anche durante la assunzione della immunoterapia specifica. Differente dai vaccini è il trattamento con anticorpi anti-IgE. Si tratta di anticorpi creati in laboratorio diretti contro gli anticorpi mediatori dell'allergia (IgE). Si tratta di un tipo di terapia molto efficace ma anche estremamente costosa, che deve essere limitata a pazienti che non rispondono adeguatamente alle terapie convenzionali.
Prognosi
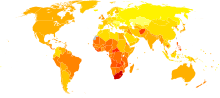
no data
<100
100–150
150–200
200–250
250–300
300–350
350–400
400–450
450–500
500–550
550–600
>600
La prognosi per l'asma è generalmente buona, soprattutto per i bambini che presentano una condizione lieve.[60] La metà dei casi di asma diagnosticati durante l'infanzia non avranno più ricadute per almeno un decennio.[30]
La mortalità è diminuita nel corso degli ultimi decenni a causa di un migliore riconoscimento della malattia e a miglioramenti nella cura.[61]
A livello globale, nel 2004, l'asma ha provocato disabilità da moderata a grave in 19,4 milioni di persone (16 milioni delle quali nei Paesi a reddito medio-basso).[62]
Nei pazienti che hanno sperimentato casi di asma si osserva un rimodellamento delle vie aeree, ma non si sa se ciò rappresenti un danno o un beneficio.[63]
Il trattamento precoce con corticosteroidi sembra prevenire o migliorare il declino della funzionalità polmonare.[64]
Prevenzione
Per ridurre il rischio di sviluppare asma bronchiale o di andare incontro a esacerbazione della malattia è importante evitare l'esposizione a fattori di rischio noti, adottando particolari misure igienico-comportamentali.[65] Tra queste, può essere utile mantenere aerati gli ambienti chiusi e a temperature non superiori ai 22 °C e tassi di umidità non superiori al 50%. Evitare la presenza e la proliferazione di acari è altresì importante, così come prevenire la formazione di muffe, evitare l'esposizione agli inquinanti ambientali e non venire in contatto col fumo attivo e passivo.[65]
Nella cultura di massa
Nel romanzo Le avventure di Pinocchio. Storia di un burattino di Carlo Collodi, Il Terribile Pesce-cane soffre d'asma.
Note
- ^ Manniche L, Sacred luxuries: fragrance, aromatherapy, and cosmetics in ancient Egypt, Cornell University Press, 1999, p. 49, ISBN 978-0-8014-3720-5.
- ^ a b c John F. Murray, Murray and Nadel's textbook of respiratory medicine., 5th ed., Philadelphia, PA, Saunders/Elsevier, 2010, pp. Chapter 38, ISBN 1-4160-4710-7.
- ^ Andrew Harver, Harry Kotses, editors, Asthma, health and society a public health perspective, New York, Springer, 2010, pp. 315, ISBN 978-0-387-78285-0.
- ^ Thorowgood JC, On bronchial asthma, in British Medical Journal, vol. 2, n. 673, novembre 1873, p. 600, DOI:10.1136/bmj.2.673.600, PMC 2294647, PMID 20747287.
- ^ Gaskoin G, On the treatment of asthma, in British Medical Journal, vol. 1, n. 587, marzo 1872, p. 339, DOI:10.1136/bmj.1.587.339, PMC 2297349, PMID 20746575.
- ^ Berkart JB, The treatment of asthma, in British Medical Journal, vol. 1, n. 1016, giugno 1880, pp. 917–8, DOI:10.1136/bmj.1.1016.917, PMC 2240555, PMID 20749537.
Berkart JB, The treatment of asthma, in British Medical Journal, vol. 1, n. 1017, giugno 1880, pp. 960–2, DOI:10.1136/bmj.1.1017.960, PMC 2240530, PMID 20749546. - ^ Bosworth FH, Hay fever, asthma, and allied affections, in Transactions of the Annual Meeting of the American Climatological Association, vol. 2, 1886, pp. 151–70, PMC 2526599, PMID 21407325.
- ^ Doig RL, Epinephrin; especially in asthma, in California State Journal of Medicine, vol. 3, n. 2, febbraio 1905, pp. 54–5, PMC 1650334, PMID 18733372.
- ^ E von Mutius, Drazen, JM, A patient with asthma seeks medical advice in 1828, 1928, and 2012., in New England Journal of Medicine, vol. 366, n. 9, 1º marzo 2012, pp. 827–34, PMID 22375974.
- ^ Crompton G, A brief history of inhaled asthma therapy over the last fifty years, in Primary care respiratory journal : journal of the General Practice Airways Group, vol. 15, n. 6, 2006 Dec, pp. 326–31, PMID 17092772.
- ^ a b Opolski M, Wilson I, Asthma and depression: a pragmatic review of the literature and recommendations for future research, in Clin Pract Epidemol Ment Health, vol. 1, settembre 2005, p. 18, DOI:10.1186/1745-0179-1-18, PMC 1253523, PMID 16185365.
- ^ (EN) GINA - Global Burden of Asthma (PDF), su ginasthma.org. URL consultato il 20 febbraio 2013 (archiviato dall'url originale il 2 maggio 2013).
- ^ World Health Organization Fact Sheet Fact sheet No 307: Asthma, su who.int, 2011. URL consultato il Jan 17th,2013 (archiviato dall'url originale il 29 giugno 2011).
- ^ GINA, 2011, p. 3.
- ^ a b c d e f GINA, 2011, pp. 2–5.
- ^ World Health Organization, WHO: Asthma, su who.int. URL consultato il 29 dicembre 2007 (archiviato dall'url originale il 15 dicembre 2007).
- ^ Grant EN, Wagner R, Weiss KB, Observations on emerging patterns of asthma in our society, in J Allergy Clin Immunol, vol. 104, 2 Pt 2, agosto 1999, pp. S1–S9, DOI:10.1016/S0091-6749(99)70268-X, PMID 10452783.
- ^ Anandan C, Nurmatov U, van Schayck OC, Sheikh A, Is the prevalence of asthma declining? Systematic review of epidemiological studies, in Allergy, vol. 65, n. 2, febbraio 2010, pp. 152–67, DOI:10.1111/j.1398-9995.2009.02244.x, PMID 19912154.
- ^ J Bousquet, Bousquet, PJ; Godard, P; Daures, JP, The public health implications of asthma., in Bulletin of the World Health Organization, vol. 83, n. 7, 2005 Jul, pp. 548–54, PMID 16175830.
- ^ Fanta CH, Asthma, in New England Journal of Medicine, vol. 360, n. 10, marzo 2009, pp. 1002–14, DOI:10.1056/NEJMra0804579, PMID 19264689.
- ^ HR Anderson, Gupta R, Strachan DP, Limb ES, 50 years of asthma: UK trends from 1955 to 2004, in Thorax, vol. 62, n. 1, gennaio 2007, pp. 85–90, DOI:10.1136/thx.2006.066407, PMC 2111282, PMID 17189533.
- ^ Matthew Masoli, Global Burden of Asthma (PDF), 2004, p. 9. URL consultato il 20 febbraio 2013 (archiviato dall'url originale il 2 maggio 2013).
- ^ Bush A, Menzies-Gow A, Phenotypic differences between pediatric and adult asthma, in Proc Am Thorac Soc, vol. 6, n. 8, dicembre 2009, pp. 712–9, DOI:10.1513/pats.200906-046DP, PMID 20008882.
- ^ Boulet LP, Influence of comorbid conditions on asthma, in European Respiratory Journal, vol. 33, n. 4, aprile 2009, pp. 897–906, DOI:10.1183/09031936.00121308, PMID 19336592.
- ^ LP Boulet e Boulay, MÈ, Asthma-related comorbidities, in Expert review of respiratory medicine, vol. 5, n. 3, giugno 2011, pp. 377–93, DOI:10.1586/ers.11.34, PMID 21702660.
- ^ Andrew Harver, Harry Kotses, editors, Asthma, health and society a public health perspective, New York, Springer, 2010, p. 315, ISBN 978-0-387-78285-0.
- ^ M Thomas e Bruton, A; Moffat, M; Cleland, J, Asthma and psychological dysfunction, in Primary care respiratory journal : journal of the General Practice Airways Group, vol. 20, n. 3, settembre 2011, pp. 250–6, DOI:10.4104/pcrj.2011.00058, PMID 21674122.
- ^ edited by Henrik S. Thomsen, Judith A. W. Webb, Contrast media : safety issues and ESUR guidelines., Third edition, Dordrecht, Springer, 2014, p. 54, ISBN 978-3-642-36724-3.
- ^ a b Martinez FD, CD14, endotoxin, and asthma risk: actions and interactions, in Proc Am Thorac Soc, vol. 4, n. 3, 2007, pp. 221–5, DOI:10.1513/pats.200702-035AW, PMC 2647622, PMID 17607003.
- ^ a b c Graham Douglas, Kurtis S. Elward, Asthma, Londra, Manson Pub., 2010, pp. 27–29, ISBN 978-1-84076-513-7.
- ^ a b c Ober C, Hoffjan S, Asthma genetics 2006: the long and winding road to gene discovery, in Genes Immun, vol. 7, n. 2, 2006, pp. 95–100, DOI:10.1038/sj.gene.6364284, PMID 16395390.
- ^ E Halapi, Bjornsdottir, US, Overview on the current status of asthma genetics., in The clinical respiratory journal, vol. 3, n. 1, 2009 Jan, pp. 2–7, PMID 20298365.
- ^ Martinez FD, Genes, environments, development and asthma: a reappraisal, in Eur Respir J, vol. 29, n. 1, 2007, pp. 179–84, DOI:10.1183/09031936.00087906, PMID 17197483.
- ^ a b Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L., Dermatology: 2-Volume Set, St. Louis, Mosby, 2007, ISBN 1-4160-2999-0.
- ^ NHLBI Guideline, 2007, pp. 11–12.
- ^ GINA, 2011, p. 4.
- ^ Beuther DA, Recent insight into obesity and asthma, in Curr Opin Pulm Med, vol. 16, n. 1, gennaio 2010, pp. 64–70, DOI:10.1097/MCP.0b013e3283338fa7, PMID 19844182.
- ^ Holguin F, Fitzpatrick A, Obesity, asthma, and oxidative stress, in J. Appl. Physiol., vol. 108, n. 3, marzo 2010, pp. 754–9, DOI:10.1152/japplphysiol.00702.2009, PMID 19926826.
- ^ Wood LG, Gibson PG, Dietary factors lead to innate immune activation in asthma, in Pharmacol. Ther., vol. 123, n. 1, luglio 2009, pp. 37–53, DOI:10.1016/j.pharmthera.2009.03.015, PMID 19375453.
- ^ O'Rourke ST, Antianginal actions of beta-adrenoceptor antagonists, in Am J Pharm Educ, vol. 71, n. 5, ottobre 2007, p. 95, PMC 2064893, PMID 17998992.
- ^ S Salpeter, Ormiston, T; Salpeter, E, Cardioselective beta-blocker use in patients with reversible airway disease., in Cochrane database of systematic reviews (Online), n. 2, 2001, pp. CD002992, PMID 11406056.
- ^ RA Covar, Macomber, BA; Szefler, SJ, Medications as asthma trigers., in Immunology and allergy clinics of North America, vol. 25, n. 1, 2005 Feb, pp. 169–90, PMID 15579370.
- ^ Marc Humbert, Nuove armi contro l'asma, in Le Scienze, n. 381, pp. 64-72.
- ^ a b c d Baxi SN, Phipatanakul W, The role of allergen exposure and avoidance in asthma, in Adolesc Med State Art Rev, vol. 21, n. 1, aprile 2010, pp. 57–71, viii–ix, PMC 2975603, PMID 20568555.
- ^ Gold DR, Wright R, Population disparities in asthma, in Annu Rev Public Health, vol. 26, 2005, pp. 89–113, DOI:10.1146/annurev.publhealth.26.021304.144528, PMID 15760282.
- ^ Chen E, Miller GE, Stress and inflammation in exacerbations of asthma, in Brain Behav Immun., vol. 21, n. 8, 2007, pp. 993–9, DOI:10.1016/j.bbi.2007.03.009, PMC 2077080, PMID 17493786.
- ^ editor-in-chief SK Jindal, Textbook of pulmonary and critical care medicine, New Delhi, Jaypee Brothers Medical Publishers, 2011, p. 242, ISBN 978-93-5025-073-0.
- ^ Ronald B. George, Chest medicine : essentials of pulmonary and critical care medicine, 5th, Philadelphia, PA, Lippincott Williams & Wilkins, 2005, p. 62, ISBN 978-0-7817-5273-2.
- ^ British Guideline, 2009, p. 14.
- ^ GINA, 2011, pp. 8–9.
- ^ Brian C. Leutholtz, Ignacio Ripoll, Exercise and disease management, 2nd, Boca Raton, CRC Press, 2011, p. 100, ISBN 978-1-4398-2759-8.
- ^ British Guideline on the Management of Asthma (PDF), su sign.ac.uk, Scottish Intercollegiate Guidelines Network, 2008. URL consultato il 4 agosto 2008 (archiviato il 19 agosto 2008).
- ^ Doina Anca Pleșca, Marcela Ionescu e Anca Cristina Dragănescu, Asthma prevention and recent advances in management, in Global Pediatrics, vol. 9, 2024-09, pp. 100209, DOI:10.1016/j.gpeds.2024.100209. URL consultato il 5 dicembre 2024.
- ^ Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention, 2024. Updated May 2024.
- ^ Thomson NC, Spears M, The influence of smoking on the treatment response in patients with asthma, in Current Opinion in Allergy and Clinical Immunology, vol. 5, n. 1, 2005, pp. 57–63, DOI:10.1097/00130832-200502000-00011, PMID 15643345.
- ^ Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH, Smoking and asthma, in J Am Board Fam Med, vol. 24, n. 3, 2011, pp. 313–22, DOI:10.3122/jabfm.2011.03.100180, PMID 21551404.
- ^ Jasper Been, Effect of smoke-free legislation on perinatal and child health: a systematic review and meta-analysis, in Lancet, vol. 383, n. 9928, 28 marzo 2014, pp. 1549–60, DOI:10.1016/S0140-6736(14)60082-9, PMID 24680633.
- ^ MG Chandratilleke, Carson, KV, Picot, J, Brinn, MP, Esterman, AJ e Smith, BJ, Physical training for asthma, in Kristin V Carson (a cura di), Cochrane Database of Systematic Reviews, vol. 5, 16 maggio 2012, pp. CD001116, DOI:10.1002/14651858.CD001116.pub3, PMID 22592674.
- ^ WHO Disease and injury country estimates, su World Health Organization, 2009. URL consultato l'11 novembre 2009 (archiviato dall'url originale l'11 novembre 2009).
- ^ Michelle J. Sergel e Rita K. Cydulka, Ch. 75: Asthma, in Allan B. Wolfson e Ann Harwood-Nuss (a cura di), Harwood-Nuss' Clinical Practice of Emergency Medicine, 5th, Lippincott Williams & Wilkins, settembre 2009, pp. 432–, ISBN 978-0-7817-8943-1.
- ^ NHLBI Guideline, 2007, p. 1.
- ^ World Health Organization, The global burden of disease : 2004 update., [Online-Ausg.], Geneva, Switzerland, World Health Organization, 2008, pp. 35, ISBN 978-92-4-156371-0.
- ^ Maddox L, Schwartz DA, The pathophysiology of asthma, in Annu. Rev. Med., vol. 53, 2002, pp. 477–98, DOI:10.1146/annurev.med.53.082901.103921, PMID 11818486.
- ^ Beckett PA, Howarth PH, Pharmacotherapy and airway remodelling in asthma?, in Thorax, vol. 58, n. 2, 2003, pp. 163–74, DOI:10.1136/thorax.58.2.163, PMC 1746582, PMID 12554904.
- ^ a b Pharmamedix: Asma, su pharmamedix.com. URL consultato il 16 febbraio 2012 (archiviato dall'url originale il 24 aprile 2013).
Bibliografia
- O'Byrne PM, Global guidelines for asthma management: summary of the current status and future challenges. Pol Arch Med Wewn. 2010 Dec;120(12):511-7.PMID 21178908 [PubMed - in process]
- Lucilla Satanassi e Bosch Hubert, Manuale di Fiori ed Erbe, Sarsina, Humusedizioni, 2007. ISBN 978-88-88140-01-8.
- Bousquet J, Global initiative for asthma (GINA) and its objectives.Clin Exp Allergy. 2000 Jun;30 Suppl 1:2-5. Review. PMID 10849466 [PubMed - indexed for MEDLINE]
- Fernando Piterà, Compendio di Gemmoterapia Clinic, Genova, De Ferrari Editore, 1996. ISBN 88-7172-025-3.
- Enciclopedia della Medicina, Istituto Geografico DeAgostini, Novara, 1995,
Voci correlate
- Inalatore aerosol dosato
- Antiasmatici fitoterapici
- Bronco
- Distanziatore
- Montelukast
- Reazioni di ipersensibilità
- Salbutamolo
- Teofillina
- Zafirlukast
- Rimodellamento delle vie aeree
Altri progetti
 Wikiquote contiene citazioni sull'asma
Wikiquote contiene citazioni sull'asma Wikibooks contiene un capitolo del libro di pneumologia sull'asma
Wikibooks contiene un capitolo del libro di pneumologia sull'asma Wikizionario contiene il lemma di dizionario «asma»
Wikizionario contiene il lemma di dizionario «asma» Wikimedia Commons contiene immagini o altri file sull'asma
Wikimedia Commons contiene immagini o altri file sull'asma
Collegamenti esterni
- (EN) John Hansen-Flaschen, asthma, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
- (EN, FR) Asma, su Enciclopedia canadese.
- Consigli pratici per la corretta gestione dell'asma pediatrico a cura del Laboratorio Clinico Pedagogico e Ricerca Biomedica dell'Ospedale dei Bambini di Brescia, su ioeasma.it.
- Conoscere l'asma allergica, su viviasma.it. URL consultato il 21 giugno 2014 (archiviato dall'url originale il 17 giugno 2014).
- Linee guida (Global Initiative for Asthma) (PDF), su ginasma.it.
- Asma Bronchiale, su medicinadelrespiro.it.
| Controllo di autorità | Thesaurus BNCF 11749 · LCCN (EN) sh85008860 · GND (DE) 4069674-1 · BNE (ES) XX527710 (data) · BNF (FR) cb11953072g (data) · J9U (EN, HE) 987007294950605171 |
|---|

















