Type a search term to find related articles by LIMS subject matter experts gathered from the most trusted and dynamic collaboration tools in the laboratory informatics industry.
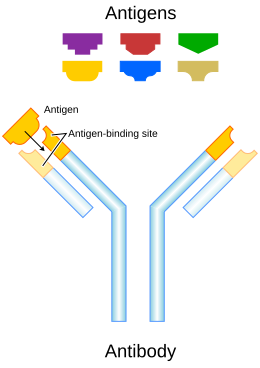


Az ellenanyagok vagy antitestek olyan fehérjemolekulák, amelyeket az immunrendszer termel annak érdekében, hogy felismerje és semlegesítse a szervezetbe került idegen anyagokat, mint például a baktériumokat vagy vírusokat. Minden egyes ellenanyag egy idegen molekula egyedi részét (antigén) ismeri fel és kötődik hozzá.[2][3] Az ellenanyagok az immunrendszer humorális immunválasza során keletkeznek.[4]
Az immunglobulinok olyan glikoproteinek az immunglobulin szupercsaládban, amelyek ellenanyagként funkcionálnak. Az ellenanyag és immunglobulin elnevezéseket gyakran egymás helyettesítésére használják.[5] Előfordulnak a vérben és a szöveti folyadékban, csakúgy mint számos váladékban. Szerkezetüket tekintve globulinok (a fehérje elektroforézis γ-régiójában találhatók). Az ellenanyagokat az immunrendszer B-sejtjeiből származó plazmasejtek termelik és választják ki. A folyamat során a B-sejtek a nekik megfelelő antigént megkötik, aktiválódnak és plazmasejtté, vagy memóriasejtté differenciálódnak.[6] Az aktiválódáshoz rendszerint a T-sejtek támogatása is szükséges.[7]
Az immunglobulinok nagy molekulaméretű plazmafehérjék, melyekhez gyakran cukorláncok kapcsolódnak (lásd glikoziláció) az N-terminális (mindegyik ellenanyag) és elvétve az O-terminális (IgA1 és IgD) aminosav-maradványokhoz.
Az ellenanyagok alapváza egy monomer, de az ellenanyag lehet monomer, dimer, trimer, tetramer, pentamer stb. A monomer egy Y alakú molekula, amely két egyforma nehézláncból és két egyforma könnyűláncból áll. Az egyes láncokat egymással diszulfid-híd köti össze.
Emlősök esetén a nehézláncnak öt típusa van: γ, δ, α, μ és ε. Ezek az immunglobulinok osztályát határozzak meg. Az α és γ nehézláncok kb. 450 aminosavból, míg a μ és ε kb. 550 aminosavból állnak. Minden nehézláncnak egy konstans régiója van, amelyik azonos az adott osztályba tartozó immunglobulinok esetén, és egy variábilis régiója, amely eltérő az egyes B sejtek immunglobulinja esetén, de azonos az adott B sejt által termelt immunglobulinok vonatkozásában. A γ, α és δ nehézláncok konstans régiója három doménből és egy kapocs régióból (hinge) áll; a μ és ε nehézlánca négy doménből áll. A variábilis domént – minden nehézlánc esetén – egy domén alkotja. Ezek a domének kb. 110 aminosav hosszúak.
A könnyűláncok csupán két típusát ismerjük: λ és κ. Emberben ezek hasonlóak egymáshoz, de minden egyes immunglobulinban csak egyikük fordul elő. Minden könnyűlánc két doménből áll, egy konstans és egy variábilis domén alkotja. A könnyűláncok hozzávetőlegesen 211–217 aminosavból állnak.
Az Y alakú monomer két nehéz- és két könnyűláncból áll. Ez összesen hat-nyolc konstans domént és négy variábilis domént jelent. Az „Y” ágainak végeit Fab fragmensnek hívják, ami a nehéz- és a könnyűlánc egy-egy variábilis és konstans doménjéből áll, és együttesen alkotja az antigén kötő helyet a monomer N-terminális végén. A két variábilis domén a nekik megfelelő antigént köti.
A papain (enzim) a monomert két Fab (fragment antigen binding) fragmensre és egy Fc (fragment crystallizable) fragmensre hasítja. Egy másik enzim, a pepszin a kapocsrégió alatt hasítja a molekulát, így egy F(ab)2 fragmens és egy Fc fragmens keletkezik.
Összefoglalva, a szervezetben található immunglobulinok az antigének rendkívül széles körét tudják megkötni. Ezt a diverzitást az ún. szomatikus rekombináció hozza létre. Ebben a folyamatban bizonyos gének (variábilis (V), diverzitás (D) és kapcsoló (joining; J) a nehézlánc, ill. csak V és J gének a könnyűlánc esetén ) szinte végtelen kombináció révén kapcsolódnak. Ezzel a folyamattal a V, D, és J régiók kapcsolódása a variábilis régió diverzitását biztosítja, ami magyarázza, hogyan generál immunglobulint a B sejt szinte végtelen számú eltérő antigénnel szemben.
Az Fc fragmens, ami az „Y” alapját adja, két nehézláncból áll, és két, ill. három doménből áll (attól függően, hogy milyen izotípusról van szó). Az Fc rész a különböző sejtek receptoraihoz és a komplementproteinekhez kapcsolódik. A kapcsolódás következtében az ellenanyag különböző hatásokat vált ki, mint például opszonizáció, sejtlízis, degranuláció (hízósejt, bazofil és eozinofil granulociták) és egyéb folyamatokat.
A nehéz- és könnyűlánc variábilis régióját mesterségesen egymáshoz lehet kapcsolni és így meg lehet alkotni az ún. egyláncú variábilis fragmenst (single chain variable fragment; scFv), amely az eredeti immunglobulin antigénkötő képességét mutatja.
Az immunglobulin koncentráció megközelítő mennyiségi meghatározását a fehérje elektroforézissel végzik. Ezzel a módszerrel a vérplazma fehérjéket albuminra, alfa-globulinokra (1 és 2), béta-globulinokra (1 és 2) valamint gamma-globulinokra választják szét, töltésüknek és méretüknek megfelelően. Az immunglobulinok a gamma régióban vannak. Mieloma és néhány más betegség esetén egy adott immunglobulin rendkívül nagy koncentrációban van jelen, ami egy monoklonális csíkot ad.

Az immunglobulinokat a nehézlánc konstans doménjai alapján öt osztályba, vagy izotípusba sorolhatjuk: IgG, IgA, IgM, IgD, és IgE. (A könnyűláncnak is vannak izotípusai – lambda és kappa –, de ezek nem módosítják az immunglobulinok osztályba sorolását, ezért gyakran figyelmen kívül hagyják őket.) Az immunsejtek egy része ezekkel az immunglobulinokkal annak alapján tud kapcsolódni, hogy milyen, az IgG, IgA, IgM, IgD, és IgE konstans részéhez kapcsolódó receptort fejez ki a sejt felszínén.
Egy B limfocita által termelt ellenanyagok a nehézlánc vonatkozásában különbözhetnek egymástól, illetve előfordul, hogy ugyanakkor több osztályba tartozó immunglobulint is termel a sejt. Mindazonáltal ezek az immunglobulinok megegyeznek az antigénkötő képességük szempontjából, amit a variábilis régió kódol. Ahhoz, hogy az óriási számú különböző specificitás megjelenjen a szervezetben és védje azt a számtalan idegen anyaggal szemben, szervezetünk sok millió, egymástól eltérő B limfocitát állít elő. Fontos tisztázni, hogy amennyiben egy olyan rendszer biztosítaná ezt a sokszínűséget, amelyben minden egyes eltérő variábilis szakaszt egy önálló gén kódolna, akkor a teljes genom sem lenne elég erre a célra. Ezzel szemben, amint azt Susumu Tonegawa 1976-ban kimutatta, a B limfociták genomjának egyes részeiben olyan szerkezeti változások (gén-rekombinációs folyamatok) zajlanak le, amelyek az immunglobulinok változékonyságát biztosítják. Tonegawa ezért a felfedezéséért orvosi Nobel-díjat kapott 1987-ben.
Az IgM olyan polimer szerkezetű molekula, amelyben több monomer immunglobulin kovalens kötéssel, diszulfid-híd révén kapcsolódik egymással, általában pentamert, ritkán hexamert képezve. A polimer szerkezet miatt a molekula igen nagy méretű, molekulatömege eléri a 900 kD-t (pentamer forma). A pentamerhez a legtöbb esetben egy ún. J lánc is kapcsolódik, míg a hexamerben térszerkezeti okok miatt J lánc nem található. Tekintettel arra, hogy minden egyes monomer két antigént képes megkötni, egy pentamer IgM molekula elméletileg 10 antigén megkötésére képes, bár a valóságban ez az állapot az antigének térbeli gátlása miatt nem következik be. Nagy mérete miatt nehezen kerül ki a véráramból, és ezért a szövetközi térben kis koncentrációban van jelen. Az IgM elsődlegesen a vérszérumban található, bár a hozzá kapcsolódó J lánc miatt a nyálkahártyák felületére is szekretálódik. Polimer szerkezete miatt nagy aviditással köti az antigéneket, és ugyancsak hatékony a komplementrendszer aktiválásában is. Az őssejtek genomjában az IgM nehézlánc konstans régióját kódoló génszakasz (μ) közvetlenül a variabilisért felelős gének után helyeződik el, és ezért a B limfociták érése során bekövetkező rekombinációs mechanizmusok eredményeképpen az IgM lesz az első immunglobulin, amelyet a sejt kifejez.
Az IgD a legkisebb mennyiségben termelődő immunglobulin. Az érett, de még antigénnel nem találkozott (naiv) B limfociták sejtmembránjában a fehérjék 1%-át alkotja (és az IgM-el együttesen fejeződik ki), ill. a szérumban is igen kis mennyiségben van jelen. Az IgD szerkezetileg monomer immunglobulin, és a δ nehézlánc alkotja. Szerepe egyelőre nem ismert, sőt azok a kísérleti egerek, amelyek nem termelik ezt az immunglobulint teljesen egészséges immunrendszerrel rendelkeznek.


Az IgG egy olyan monomer immunglobulin, amely két nehéz- és két könnyűláncból áll. Minden molekula két antigént képes megkötni. Ez a legnagyobb mennyiségben előforduló immunglobulin, amely mintegy felerészben a vérben, illetve a szövetek közti folyadékban található. Az immunglobulinok közül csak ez az izotípus képes a méhlepényen (placentán) keresztül a magzatba jutni. Ez a folyamat – amit anyai immunitásnak is nevezünk – biztosítja, hogy az élet első néhány hetében az immunológiai értelemben is éretlen újszülött legyőzze a környezetében jelenlévő kórokozókat. (Az első heteket követően a csecsemő saját maga termeli az ellenanyag-molekulákat, amelyekkel képes a saját szervezetének védelmére.) Az IgG számos patogénhez kapcsolódik, így vírusokat, baktériumokat és gombákat köt, és velük szemben megvédi a szervezetet egyrészt a komplementrendszer aktiválásával (klasszikus út), másrészt a kórokozók opszonizációját (fagocitózis) és toxinjaik semlegesítését okozza. Emberben négy alosztálya található: IgG1 (66%), IgG2 (23%), IgG3 (7%) és IgG4 (4%). Ezek jellegzetességei:
Az IgA a vér immunglobulinjainak 15–20%-át képviseli, bár alapvetően a különböző nyálkahártyák (légzőrendszer, gyomor- és bélcsatorna, nemi utak) felszínére szekretálódik. Szintén előfordul az anyatejben, könnyben és a nyálban. Ez az immunglobulin a testfelszínre jutott, lenyelt vagy belégzett patogénekkel szemben fejti ki védő tevékenységét. Az IgA nem aktiválja a komplementrendszert és csak kismértékben opszonizál (fagocitózis elősegítése). A vérben keringő IgA jelentős része monomer, de dimer szerkezet is található belőle. A nehézláncot az α génszakasz kódolja a genomban. Ember esetén két alosztálya fordul elő, az IgA1 (90%) és az IgA2 (10%) amelyek a konstans régió összetételében különböznek. Az IgA1 a többi immunglobulinhoz hasonlít, míg az IgA2 molekulában a nehéz- és könnyűláncok nem a kovalens diszulfid-hiddal, hanem nem-kovalens kötésekkel kapcsolódnak. Bár az IgA2 szérumban alacsonyabb mennyiségben van jelen, a szekrétumokban dominál.
A szekrétumokban található IgA dimerként van jelen. A két monomer IgA molekula mellett további két peptidlánc is megtalálható benne: ezek egyike a J lánc („join”, azaz kapcsoló), amely a két monomer IgA-t összeköti. A másik peptidláncot szekretoros komponensnek hívják, melyet a nyálkahártya epitél sejtje termel és akkor kapcsolódik a dimer IgA-ra, amikor az egy sajátos mechanizmus révén a sejten keresztül a nyálkahártya felszínére kerül. Számos esetben nemcsak dimer, de trimer és tetramer IgA-t is ki lehet mutatni.
Az IgE egy olyan monomer immunglobulin molekula, amelynek nehézláncát az ε génszakasz kódolja. Jelentős mértékben glikozilálódik, molekulamérete: 190 kD. Az IgE molekula olyan erősen kötődik a basofil granulociták és a szöveti hízósejtek felszínén lévő receptorokhoz, hogy a termelődését követően szinte csak ott lehet kimutatni, a vérbeli koncentrációja rendkívül alacsony. Az IgE alapvető szereppel bír az azonnali túlérzékenységi reakcióban és a paraziták (férgek) elleni immunitásban. Nem aktiválja a komplementrendszert, hőre érzékeny.
Az aktiválódott B-sejtek differenciálódnak, és vagy plazmasejtekké, vagy memóriasejtekké válnak. A plazmasejtek oldható antitesteket választanak el, és a memóriasejtek évekig, vagy akár évtizedekig is túlélnek; így biztosítják, hogy az immunrendszer gyorsabban reagáljon az újabb fertőzésekre.[8]
Születés előtt és újszülöttkorban az anyától kapott antitestek segítik az immunrendszer működését (passzív immunizáció). A saját szervezet által termelt antitestek az első életévekben jelennek meg. Mivel az antitestek szabadon úsznak a véráramban, azért a humorális immunrendszerhez tartoznak. Rendszerint egy antigénre reagálnak, például egy vírus burkának töredékére. Az antigénhez kapcsolódva megakadályozzák, hogy a kórokozó belépjen a sejtekbe. Körülvéve az antigént stimulálják a makrofágokat és a többi sejtet, hogy távolítsák el a kórokozót. A többi immunválasz stimulálásával és a szérum komplementrendszer beindításával a kórokozó lebontásához is hozzájárulnak.[9]
A felszíni antigénhez kapcsolódó antitestek Fc régiójukkal aktiválják a szérum komplementrendszer első elemét.[9] Ez az adott baktérium vagy rákos sejt elpusztításának első lépése. Az antitest és a faktor közötti kötés megjelöli az adott sejtet a falósejtek számára. Ezeket a falósejteket a szérum komplementrendszerben képződött további anyagok is vonzzák. A szérum komplementrendszer néhány faktora egy külön alrendszert képez, ami kilyukasztja a megjelölt sejt hártyáját.[4][10]
A sejten kívül szaporodó kórokozók elpusztításának érdekében az antitestek hozzájuk tapadnak, ezzel összeragasztják őket. Egy antitest több antigénhez is hozzákapcsolódhat. A kórokozó beburkolásával jelzik a sejteknek, hogy ezt kell megtámadniuk. Azok a sejtek reagálnak, amik felismerik az ellenanyag Fc régióját.[4] Ezeknek a sejteknek is van Fc receptoruk, ami az IgA, IgG, és IgE antitestek Fc régiójával tud kapcsolatba lépni. A sejtek ezután működésbe lépnek a feladatuknak megfelelően: a falósejtek bekebelezik a kórokozókat, az ölősejtek különböző anyagokat bocsátanak ki, amik elpusztítják a támadót; más sejtek jelzőanyagokkal, például hisztaminnal újabb sejteket hívnak a helyszínre. Az Fc régiók izotípus-specifikusak, ami megnöveli az immunrendszer alkalmazkodóképességét és csak a megfelelő mechanizmusokat váltja ki.[2]
Az egyes antitestek kimutatása fontos diagnosztikai eszköz, és különféle alkalmazások múlnak rajta, például a szerológia.[11] Így derülhet ki például, hogy a beteg Epstein–Barr-vírust vagy Lyme-kórt kapott el.[12] Ha nincsenek jelen ezek az antitestek, akkor vagy nincs fertőzés, vagy a fertőzés olyan régen történt, hogy az ezeket termelő B-sejtek már elpusztultak.
A klinikai immunológiában nephelometriával mérik az immunglobulinok különböző fajtáinak a mennyiségét, hogy meghatározzák az antitest profilt.[13] Az egyes fajták megemelkedett mennyisége a máj károsodására utalhat.[5] Például az IgA szintjének megemelkedett mennyisége májcirrózisra, az IgM-é hepatitisfertőzésre, vagy primér biliáris cirrózisra utal, míg az IgG szintje vírusos hepatitis, autoimmun hepatitis és cirrózis (májzsugor) esetén emelkedik meg. A vörös vértestek felszíni antigénjei ellen irányuló antitestek hemolitikus vérszegénységet jeleznek, ami Coombs teszttel mutatható ki. Sok autoimmun betegség egyébként is kimutatható a vér elemzésével, ekkor ugyanis vannak antitestek, amik a szervezet saját anyagait ismerik fel.[14] Ezt a tesztet használják vérátömlesztés előtt és terhességi vizsgálatok során is.[14] Vannak más módszerek is, amik az antigének mintázataiból következtetnek a fertőző betegségekre, mint az ELISA, az immunolumineszcencia, a Western blot, az immunodiszfúzió, az immunoelektroforézis és a mágneses immunanalízis. Terhességi tesztet is végeznek az ellenanyagokkal. Célzott antitestterápiával kezelik a reumatoid artritiszt,[15] a multiplex szklerózist,[16] a pikkelysömört,[17] és a rák egyes fajtáit,[18] például a feji és a nyaki rákokat, vagy a mellrákot.[19] Az immunrendszer egyes zavarai, például az agammaglobulinémia vagy a hipogammaglobulinémia az antitestek hiányával, vagy csökkent mennyiségével járnak.[20] Ezeket a betegségeket passzív immunizálással kezelik; ezt kész antitestek adásával érik el, amit emberi vagy állati szérummal, kivont vagy rekombináns immunglobulinokkal juttatnak be a szervezetbe.[21]
A rhesus faktor az Rh pozitív vércsoportú emberek vörös vértestjeinek egy felszíni antigénje. Születéskor, abortusz vagy sérülések esetén a magzat vére az anya szervezetébe juthat. Ha az anya Rh negatív, és a magzat Rh pozitív, akkor az anyába jutott vér miatt az anya szervezete antitesteket kezd termelni a magzat vörös vértestei ellen, ami az újszülöttnél hemolízist kockáztat.[22] Ezért régebben az Rh negatív anyáknak csak egy Rh pozitív gyerekük lehetett.
A Rho(D) immunglobulinok az Rhesus D (RhD) ellen specializálódott antitestek. Ezeket védik ki az anti-RhD antitestek. Az anya szervezetébe jutva elpusztítják a magzatból jövő Rh antigént. Ezt még akkor kell adni, mielőtt még az érzékenység kialakulna, tehát lehetőleg azonnal. Ha időben kapja meg őket az anya, akkor az ellenanyag nem stimulálja a B-sejteket, és nem jegyzik meg, tehát a humorális immunrendszer nem termel anti-Rh antitesteket, ezzel nem támadja meg az akkori, vagy a következő babákat.[23]