Type a search term to find related articles by LIMS subject matter experts gathered from the most trusted and dynamic collaboration tools in the laboratory informatics industry.
| Übergeordnet |
|---|
| Myelopoese |
| Gene Ontology |
| QuickGO |
Erythropoese (auch Erythropoiese, von altgriechisch ἐρυθρός (rot) und ποίησις (Bildung)) ist der Vorgang der Bildung und Entwicklung der Erythrozyten (rote Blutkörperchen). Sie erfolgt vor der Geburt in Dottersack, Leber, Milz und Knochenmark, nach der Geburt nur noch im roten Knochenmark der platten und kurzen Knochen.[1] Die Erythropoese wird durch das Hormon Erythropoetin stimuliert, das bei Sauerstoffmangel im Gewebe (Hypoxie) in der Niere gebildet wird. Störungen der Erythropoese führen zur Anämie (Blutarmut).
In der 10. Woche der Embryonalentwicklung beträgt der Anteil der Leber am Körpergewicht noch 10 %, bei der Geburt nur noch die Hälfte davon – ein Umstand, der auch auf die Funktion der Leber als blutbildendes Organ zurückgeführt wird.
Alle Vorstufen der Blutzellen entstehen aus Mesenchymzellen, die sich zunächst noch in alle Blutzellen differenzieren können und deshalb als multipotente Stammzellen bezeichnet werden. Ist ein Entwicklungsweg einmal eingeschlagen, so verliert die Zelle ihre Fähigkeit, in andere Entwicklungswege einzutreten, man bezeichnet sie nun als unipotente Stammzelle.
Die unipotente Stammzelle der Erythrozyten ist die sogenannte erythropoetin responsive cell (ERC). Sie entwickelt sich über Proerythroblast, Erythroblast, Normoblast und Retikulozyt zum Erythrozyten (Normozyt). Der Entwicklungszyklus im Knochenmark (bis zum Retikulozyt) dauert etwa fünf bis neun Tage. Täglich werden zum Ersatz überalterter Erythrozyten beim Menschen etwa 200 Milliarden (0,8 % der Gesamtzahl) rote Blutkörperchen neu gebildet.
Proerythroblasten (auch: Präerythroblast von griech. blastos „Keim“) sind rundliche, 18–22 µm große Zellen mit großem, hellem Kern, der zwei Nucleoli und zunehmend basophiles (durch basische Farbstoffe anfärbbares) Zytoplasma enthält. Ein Proerythroblast führt durch die Zellteilungen in der weiteren Differenzierung zur Bildung von 16 Erythrozyten. Nach der Teilung der Proerythroblasten entstehen zunächst basophile Erythroblasten.
Die erste Entwicklungsstufe sind die basophilen Erythroblasten. Ihre Zellkerne sind relativ klein und enthalten verklumptes Chromatin. Unter weiterer Verringerung der Kerngröße und Abnahme der Basophilie entstehen nun die polychromatischen Erythroblasten (auch Makroblasten). Diese synthetisieren an den Polyribosomen den roten Blutfarbstoff Hämoglobin und häufen ihn in der Zelle an, wodurch das Zytoplasma zunehmend für saure Farbstoffe anfärbbar (azidophil) wird und schließlich der Normoblast entsteht.
Als Normoblasten werden zwei Zellformen zusammengefasst, denen ein relativ kondenser, runder Kern und homogen graurosa wirkendes Zytoplasma gemein sind. Die noch teilungsfähige unreife Zelle mit graublaustichigem Zytoplasma wird heute als polychromatischer und die teilungsunfähige, stärker hämoglobinhaltige Form mit schon beginnender Rosafärbung des Zytoplasma als orthochromatischer Normoblast bezeichnet. In dieser letzten Form kondensiert der Kern bis zu einem kleinen, schwarzen und strukturlosen Kügelchen, das schließlich ausgestoßen wird. Der nun kernlose junge Erythrozyt ist reich an Ribosomen, die sich durch Spezialfärbungen zu netzartigen Gebilden (Substantia reticulo-filamentosa) ausfällen lassen, dem Retikulozyt.
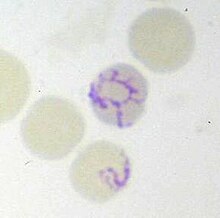
Retikulozyten sind jugendliche rote Blutkörperchen und entstehen ein bis zwei Tage nach der Entkernung aus den Normoblasten im Knochenmark. Im Gegensatz zu Erythrozyten enthalten sie noch RNA und Zellorganellenreste und sind noch etwas größer als jene. Diese RNA-Reste nennt man auch Substantia granulofilamentosa. Ihren Namen verdanken die Retikulozyten der Anfärbung des Ribonukleoproteins der Ribosomen, das sich in der Supravitalfärbung oder der Färbung mit Brillantkresylblau als feine netzförmige (reticulum ist die Verkleinerungsform von rete „Netz“) Zeichnung im Zytoplasma darstellt.
Retikulozyten wandern aus dem Knochenmark in das Blut und reifen hier zu den Erythrozyten. Normal in Größe, Form und Färbeverhalten ausgebildete Erythrozyten werden auch als Normozyten bezeichnet.
Eine Veränderung der Retikulozytenzahl im peripheren Blut (normal 3–18 ‰) kann Hinweise auf eine verstärkte oder fehlende Erythropoese geben, was zur Unterscheidung der Anämieformen von praktischer Bedeutung ist.
Die Neubildung wird über ein Enzym (renaler Erythropoesefaktor, REF) reguliert, das bei verminderter Sauerstoffsättigung im Blut von der Niere abgegeben wird. Dieses Enzym spaltet aus einem Protein des Blutplasmas das hormonwirksame Erythropoetin („Epo“) ab, das die Teilung der ERC stimuliert.
Bei erhöhtem Bedarf an Erythrozyten kann die Bildung im Knochenmark um das acht- bis zehnfache der Normalproduktion gesteigert werden.
Durch eine Störung der Bildung von Erythrozyten (etwa durch Eisenmangel) kann es zu einer Anämie kommen, ebenso bei einem Blutverlust und bei Hämolyse. Eine Vermehrung der roten Blutzellen führt zu einer Polyglobulie oder Polyzythämie.[2] Ein erhöhter Bedarf an Erythrozyten kann durch vermehrtes Absterben von roten Blutkörperchen (Hämolytische Anämie, Hämolyse), durch Blutungen oder zum Beispiel bei Aufenthalt in größeren Höhen mit dem dadurch verbundenen niedrigeren Sauerstoff-Partialdruck eintreten. Auch eine Verabreichung von Erythropoetin führt zu einer Erhöhung des Hämatokrits und gilt im Sport als Doping. Die Anzahl der Retikulozyten lässt sich außerdem durch die Gabe von G-CSF über das natürliche Maß hinaus erhöhen.