Type a search term to find related articles by LIMS subject matter experts gathered from the most trusted and dynamic collaboration tools in the laboratory informatics industry.
Ketogene Diät ist eine in der Medizin zu therapeutischen Zwecken eingesetzte Diät. Hierbei wird die Kohlenhydratzufuhr so reduziert, dass der Körper beginnt, seinen Energiebedarf nicht aus Glukose, sondern vorrangig oder ausschließlich aus Fett und aus den daraus im Körper aufgebauten namensgebenden Ketonkörpern zu decken, die als Ersatzstoffe für Glukose dienen.
Die ketogene Diät ist eine kohlenhydratlimitierte, protein- und energiebilanzierte therapeutische Ernährungsform, die den Hungerstoffwechsel in bestimmten Aspekten imitiert. Ketogene Diät als Therapieverfahren wird vor allem bei Kindern mit pharmakoresistenter Epilepsie, Glukosetransporterstörung (beispielsweise GLUT1-Defizit-Syndrom) und Pyruvatdehydrogenasemangel eingesetzt. In diesem Rahmen muss sie individuell berechnet und ärztlich überwacht werden.
Ketogene Ernährungsformen werden teilweise auch von gesunden Menschen in nichtmedizinischer Form praktiziert. Gesundheitliche Risiken können auftreten, wenn eine ketogene Ernährung über längere Zeit praktiziert wird.
Proteine können im Stoffwechsel zu ca. 50 % und Fette wegen ihres geringen Glycerinanteils nur zu ca. 10 % zu Glucose umgebaut werden, um den Blutzuckerspiegel aufrechtzuerhalten und so vor allem das Gehirn mit Energie zu versorgen. Im Hungerzustand greift der Körper zunächst auf seine Glykogenvorräte (Speicherform der Kohlenhydrate in der Leber) zurück und stellt sich dann zunehmend auf einen Hungerstoffwechsel um. Diese Art des Stoffwechsels ist unter anderem dadurch gekennzeichnet, dass die aus der Nahrung stammenden Fettsäuren in der Leber zu Ketonkörpern abgebaut werden, die dann an Stelle der Glucose den Energiebedarf, vor allem den Energiebedarf des Gehirns, auf alternative Weise effizient decken sollen. Dieser angestrebte Stoffwechsel-Zustand heißt Ketose.
Neben Patienten mit einer Glukosetransporterstörung oder einem Pyruvatdehydrogenasemangel kann bei Patienten mit Epilepsie, bei denen bisher mehr als zwei antikonvulsive Medikamente nicht ausreichend gewirkt haben und bei denen ein epilepsiechirurgischer Eingriff nicht in Frage kommt, der Einsatz der ketogenen Diät überlegt werden. Sie kann bei unterschiedlichen Anfallsformen, Epilepsieursachen und in Altersbereichen bis zum Jugendalter angewandt werden, scheint jedoch jenseits des etwa 8. bis 12. Lebensjahres an Wirksamkeit zu verlieren und schwieriger durchführbar zu sein. Bei Säuglingen unter einem Jahr ist sie ebenso anwendbar wie bei Kindern jenseits des ersten Lebensjahres. Gute Einzelfallerfahrungen gibt es bei der Behandlung des Rett-Syndroms, des Landau-Kleffner-Syndroms und des Ohtahara-Syndroms.
Nach Kaliumbromid (1857) und Phenobarbital (1910) wurde die ketogene Diät erstmals im Jahr 1921 gezielt als damals dritte antikonvulsive Therapieoption eingeführt. Man hatte beobachtet, dass Hungern bei vielen Epilepsiepatienten günstig auf die Anfallssituation wirkt, und versuchte, den Zustand des Kohlenhydratmangels beim Hungern mit genügender Fett- und Proteinzufuhr zu kombinieren.
Außerhalb des therapeutischen Kontextes wird als Faustregel empfohlen, nur noch Lebensmittel zu sich zu nehmen, die keine oder maximal fünf Prozent Kohlenhydrate enthalten und bei unter 20 g Kohlenhydraten pro Tag zu bleiben und auf ausreichende, aber nicht übertriebene Eiweißzufuhr abhängig vom Körpergewicht zu achten. Die Umstellung kann schlagartig oder ausschleichend geschehen. In der Umstellungsphase ist auf ausreichende und ausgewogene Zufuhr von Elektrolyten zu achten, um keine gefährlichen gesundheitlichen Risiken einzugehen.
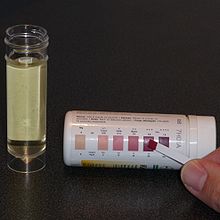
Für eine therapeutische ketogene Diät werden der Energiebedarf (ca. 80–320 kJ/kg = 20–80 kcal/kg je nach Alter und Energieumsatz) und der Proteinbedarf (0,7–2 g/kg je nach Alter) berechnet und dann die „ketogene Ratio“ (typischerweise 3–4,5 : 1) festgelegt. Die ketogene Ratio bestimmt das Massenverhältnis von Fett zu Kohlenhydraten + Proteinen. Eine ketogene Ratio von 4:1 beispielsweise bedeutet, dass die Masse der Nahrung zu 80 % aus Fetten bestehen muss. In den restlichen 20 % der Nahrungsmasse muss eine den Bedarf deckende Proteinmasse untergebracht werden. Dementsprechend dürfen Kohlenhydrate nur in minimalen Mengen aufgenommen werden, um eine wirksame Ketose aufrechtzuerhalten. Eine Ketose infolge eines willkürlich herbeigeführten Kohlenhydratmangels wird durch die Zufuhr geringer überzähliger Kohlenhydratmengen innerhalb kurzer Zeit durchbrochen, was wieder zu vermehrten Anfällen führen kann. Dieses strenge Diätregime erfordert eine sorgfältige Indikationsstellung, einige Detailkenntnisse und eine enge Zusammenarbeit zwischen Behandlungsteam und Patienten, ihren Bezugspersonen (z. B. Eltern) und ihrem sozialen Umfeld. Die Diätverschreibung muss vom Arzt wiederholt an den Verlauf und den daraus erkennbaren Bedarf angepasst werden. Die sachgerechte Durchführung der Diät muss über die Urin- und/oder Blutketose (ähnlich wie bei der Blutzuckerüberwachung bei Diabetikern) überwacht werden.

In den 1960ern wurde entdeckt, dass mittelkettige Triglyceride (engl.: medium chain triglycerides (MCT)) mehr Ketonkörper und damit mehr Energie pro Masse-Einheit im Körper erzeugen als die überwiegend langkettigen Triglyceride normaler Essensfette.[1] MCTs werden auch effizienter absorbiert und schneller in die Leber über die (Leber-)Pfortader anstelle des lymphatischen Systems transportiert.[2] Vorteil für Patienten einer ketogenen Diät ist die Möglichkeit, den Massenanteil der Kohlenhydrate etwas zu erhöhen, um besser schmeckende und damit besser akzeptierte Gerichte verwenden zu können. Über Magen- und Darmprobleme wird teilweise jedoch berichtet. In einigen amerikanischen Kliniken ersetzt die MCT-Diät die klassische ketogene Diät, wobei manche auch eher eine Mischung aus beiden einsetzen.[3]
Vorübergehende Nebenwirkungen sind vor allem Verdauungs- bzw. Stuhlgangsprobleme. Ferner kommt manchmal vermehrt Müdigkeit vor allem in den ersten zwei Wochen der Stoffwechselumstellung vor, während danach häufig eine bessere Wachheit folgt. Zudem kommen vor: Nahrungsverweigerung oder Hunger und damit zusammenhängende psychische Probleme, Hypercholesterinämie (schlüssige Langzeitstudien zu dieser Nebenwirkung existieren nicht, eine ketogene Diät ist aber nicht mit einer „Fettmast“ gleichzusetzen, da die Energiezufuhr limitiert ist). Insgesamt ist das Nebenwirkungsprofil etwas günstiger als bei einer intensiven pharmakologischen antikonvulsiven Therapie.
Der Kardiologen-Verband des American College of Cardiology beurteilt die ketogene Ernährung kritisch, da sie in vielen Studien zu einem Anstieg des LDL-Cholesterins führte.[4]
Sorge äußert das American College of Cardiology auch gegenüber einer Einschränkung des Konsums von Vollkornprodukten, Bohnen, Früchten und stärkehaltigem Gemüse. Denn alle diese Lebensmittel wirkten sich positiv auf die Herzgesundheit aus und senken die Mortalität.[4]
Ein weiteres Risiko sieht der Kardiologenverband im erhöhten Konsum von tierischen Eiweißquellen, welcher mit einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen einhergeht.[4]
Beachtenswert ist, dass ketogene Ernährung vor allem bei schlagartiger Umstellung in der Anfangsphase zu Wasserverlust führt, der wiederum mit Verlust an Elektrolyten einhergeht. Bei der Ernährungsumstellung sollte deshalb insbesondere auf ausreichende und ausgewogene Zufuhr von Natrium, Kalium und Magnesium geachtet werden.
Um bleibende gesundheitliche Schäden zu vermeiden, sollte die ketogene Diät daher ausschließlich unter ärztlicher Beobachtung erfolgen, vor allem in der Anfangsphase.
Eine umfangreiche Studie aus dem Jahr 2021, unter anderem von Mitarbeitern des PCRM um Neal D. Barnard, sieht zwar kurzzeitige positive Effekte, rät aber aufgrund möglicher Risiken vom Einsatz als Dauerernährung ab.[5]
Die ketogene Diät ist eine anerkannte Therapieform für pharmakoresistente Epilepsien im Kindesalter und verschiedene seltene Stoffwechselstörungen, insbesondere Kohlenhydratstoffwechselstörungen.[6]
Laut einer Studie vom Johns Hopkins Children’s Center, an der 101 Epilepsie-Patienten im Alter von 2 bis 26 Jahren teilnahmen und sich ketogen ernährten, litten diese seltener oder nicht mehr an unkontrollierten Krampfanfällen. Nach einer 16-monatigen bis 8-jährigen ketogenen Diät konnten bei diesen Patienten keine durch diese Ernährungsweise induzierten gesundheitlichen Schäden nachgewiesen werden.[7] Ketonkörper sind energiehaltiger und brennen langsamer als Glukose aus Kohlenhydraten. Ist die Ursache des Epilepsieanfalls eine Unterzuckerung des Gehirns, so tritt diese bei Ketonkörpern langsamer ein, bevor sie natürlich kompensiert wird, wodurch der Anfall unterbleiben kann.[8]