Type a search term to find related articles by LIMS subject matter experts gathered from the most trusted and dynamic collaboration tools in the laboratory informatics industry.
| Diabetes mellitus | |
|---|---|
![Univerzální modrý kruh je symbolem pro diabetes.[1]](https://upload.wikimedia.org/wikipedia/commons/thumb/4/43/Blue_circle_for_diabetes.svg/225px-Blue_circle_for_diabetes.svg.png) Univerzální modrý kruh je symbolem pro diabetes.[1] | |
| Klasifikace | |
| MKN-10 | E11. |
| MeSH | D003924 |
| Některá data mohou pocházet z datové položky. | |
Diabetes melitus 2. typu, označovaná také jako cukrovka 2. typu, non-inzulin-dependentní diabetes mellitus (NIDDM) či cukrovka vznikající v dospělosti, je metabolickou poruchou charakterizovanou zvýšenou hladinou glukózy v krvi při současné rezistenci na inzulin a relativním nedostatku inzulinu.[2] Tím se liší od cukrovky 1. typu, u které v důsledku zániku buněk Langerhansových ostrůvků ve slinivce břišní dochází k absolutnímu nedostatku inzulinu.[3]
Cukrovka 2. typu se vyvíjí pozvolna. Neurčité příznaky únavy, nadměrná žízeň a časté močení jsou nejběžnějšími příznaky. Postupně se objevují infekční komplikace, špatné hojení ran a problémy se zrakem. Hubnutí není vždy rozeznatelné, vzhledem k značné nadváze pacientů. Obezita je považována za primární příčinu diabetu 2. typu u osob, které mají k této chorobě dědičné dispozice.
Cukrovka 2. typu tvoří přibližně 90 % případů diabetu; zbývajících 10 % spadá zejména do kategorií cukrovky 1. typu a těhotenské cukrovky.
Diabetes 2. typu se zpočátku léčí zvýšenou měrou cvičení a úpravou jídelníčku. Pokud následkem těchto opatření nedojde k adekvátnímu snížení hladiny glukózy v krvi, může lékař předepsat tabletové léky jako metformin nebo injekčně podávaný inzulin. U osob užívajících inzulin je nutné průběžně sledovat hladinu cukru v krvi.
Výskyt diabetu v posledních 50 letech značně vzrostl, a to paralelně s výskytem obezity. V roce 2010 bylo zaznamenáno přibližně 285 miliónů lidí trpících touto chorobou (ve srovnání s asi 30 milióny z roku 1985). Dlouhodobé komplikace způsobené vysokou hladinou cukru v krvi mohou zahrnovat srdeční choroby, mozkové příhody, diabetickou retinopatii postihující zrak jedince, selhání ledvin, jež může vyžadovat dialýzu, a oběhové problémy v končetinách vedoucí až k amputacím.
Komplikací léčby je neketotické hyperosmolární kóma či laktátová acidóza.
Diabetická ketoacidóza, typický projev diabetu 1. typu, je vzácná.[4]
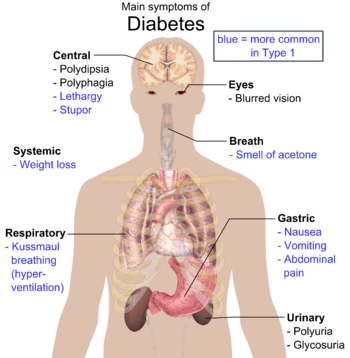
Ke klasickým symptomům diabetu řadíme polyurii (časté močení), polydipsii (nadměrnou žíznivost), polyfagii (chorobný hlad) a úbytek hmotnosti.[5] Další příznaky běžně zjištěné při diagnóze zahrnují anamnézu rozostřeného vidění, svědění, periferální neuropatii, opakující se vaginální infekce a únavu. Během několika počátečních let však mnozí lidé nevykazují žádné symptomy a jsou diagnostikováni až díky rutinnímu vyšetření.U osob s diabetem 2. typu se může vzácně vyskytnout neketotické hyperosmolární kóma (stav, kdy je vysoká hladina cukru v krvi doprovázena poruchami vědomí a nízkým krevním tlakem).[3]
Diabetes 2. typu je obvykle chronickým onemocněním, zkracujícím očekávanou délku života o deset let.[6] To je částečně způsobeno množstvím komplikací, jež mohou chorobu doprovázet. K nim patří mimo jiné dvakrát až čtyřikrát vyšší riziko kardiovaskulárních chorob, včetně ischemické choroby srdeční a mozkové příhody, 20 krát častější amputace dolních končetin a zvýšený počet hospitalizací.[6] V rozvinutých zemích – a zvýšenou měrou i v dalších oblastech – je cukrovka typu 2 nejrozšířenější příčinou netraumatické slepoty a selhání ledvin.[7] Bývá rovněž spojována se zvýšeným rizikem kognitivních dysfunkcí a demence, vyvolaných nemocemi jako je Alzheimerova choroba a vaskulární demence.[8] Dalšími komplikacemi mohou být acanthosis nigricans, sexuální dysfunkce a časté infekce.[5]
Diabetes 2. typu se může vyskytnout na základě kombinace genetických faktorů a aspektů životního stylu.[7][9] Některé z těchto faktorů, jako například jídelníček nebo případná obezita, jsou pod osobní kontrolou jedince, jiné – rostoucí věk, ženské pohlaví, genetické dispozice – však ovlivnit nelze.[6] Diabetes 2. typu může souviset i s nedostatkem spánku,[10] který má negativní dopad na metabolismus.[10] Svou roli může hrát i nutriční stav matky v období vývoje plodu; předpokládá se totiž, že tehdy může dojít ke změnám methylace DNA.[11]
Při vzniku cukrovky 2. typu hraje roli řada faktorů souvisejících se životním stylem včetně obezity (definované jako index tělesné hmotnosti vyšší než třicet), nedostatek tělesné aktivity, nevhodná strava, stres a urbanizace.[6] Nadměrné množství tělesného tuku souvisí s 30 % případů nemoci u osob čínského a japonského původu, 60–80 % případů u osob evropského či afrického původu a 100 % případů u indiánského kmene Pimů a obyvatel Tichomořských ostrovů.[3] Ti, kdo netrpí obezitou, mají často zvýšený objem pasu.[3]
Na vznik diabetu 2. typu má vliv i jídelníček. Rychlé občerstvení v okolí zvyšuje riziko diabetu.[12] Se zvýšeným rizikem vzniku nemoci je rovněž spojována nadměrná konzumace cukrem slazených nápojů.[13][14] Důležitý je i typ tuků obsažených v jídelníčku, neboť saturované tuky a transmastné kyseliny riziko zvyšují a polynenasycené a mononenasycené tuky riziko snižují.[9] Zdá se, že i konzumace většího množství bílé rýže hraje při zvýšení rizika roli.[15] Nedostatek cvičení je považován za příčinu 7 % případů onemocnění.[16]
Celosvětová studie na 14 milionech případů ukázala na vliv bílé (rafinované) rýže a pšenice (oproti celozrnné stravě) a také na zpracované maso. Ostatní složky stravy mají menší vliv.[17]
Ve většině případů cukrovky hraje roli řada genů; každý z nich pak malou měrou přispívá ke zvýšené pravděpodobnosti vzniku diabetu 2. typu.[6] Pokud jednovaječné dvojče trpí diabetem, pravděpodobnost, že u jeho sourozence se v době jeho života tato nemoc projeví také, je vyšší než 90 %, zatímco u neidentických sourozenců je to 25–50 %.[3] Do roku 2011 bylo objeveno více než 36 genů přispívajících ke zvýšenému riziku vzniku cukrovky 2. typu.[18] Všechny tyto geny však stojí za pouhými 10 % celkové dědičné složky onemocnění. Alela genu TCF7L2 například zvyšuje riziko vzniku diabetu 1,5 krát a je největším rizikovým faktorem běžných genetických variant. Většina genů spojovaných s diabetem se podílí na funkci beta buněk.[3]
Existuje řada léků a dalších zdravotních problémů, jež mohou pravděpodobnost vzniku cukrovky zvyšovat.[19] K takovým rizikovým lékům patří glukokortikoidy, thiazidy, beta-blokátory, atypická antipsychotika[20] a statiny.[21] U osob s předchozím gestačním diabetem existuje zvýšené riziko vzniku diabetu 2. typu.[5] Další související zdravotní problémy zahrnují akromegalii, Cushingův syndrom, hypertyreázu, feochromocytom a jisté druhy rakoviny, jako například glukagonomy.[19] S cukrovkou 2. typu může souviset i nedostatek testosteronu.[22][23]
Diabetes 2. typu je způsobován nedostatečnou produkcí inzulinu beta buňkami při současné rezistenci na inzulin.[3] K inzulinové rezistenci, což je neschopnost buněk reagovat odpovídajícím způsobem na normální hladinu inzulinu, dochází primárně ve svalech, játrech a tukových tkáních.[24] V játrech inzulin za normálních okolností potlačuje uvolňování glukózy. Na pozadí inzulinové rezistence však játra neadekvátně uvolňují glukózu do krve.[6] Poměr mezi inzulinovou rezistencí a dysfunkcí beta buněk se u jednotlivých osob liší; někteří trpí primárně inzulinovou rezistencí a pouze nepatrnou poruchou produkce inzulinu, zatímco u jiných zaznamenáváme lehkou inzulinovou rezistenci a zásadní poruchu tvorby inzulinu.[3]
K dalším potenciálně důležitým mechanismům spojovaným s cukrovkou 2. typu a inzulinovou rezistencí patří zvýšený rozklad lipidů v tukových buňkách, rezistence na inkretin a jeho nedostatek, vysoká hladina glukagonu v krvi, zvýšené zadržování soli a vody ledvinami a neadekvátní regulace metabolismu centrálním nervovým systémem.[6] Ne u všech osob trpících inzulinovou rezistencí se však diabetes rozvine; k tomu je zapotřebí také snížení tvorby inzulinu beta buňkami slinivky břišní.[3]
Definice Světové zdravotnické organizace vztahující se k cukrovce typů 1 a 2 uvádí, že jde o jednu zvýšenou hodnotu glukózy v krvi doprovázenou symptomy nebo při dvou různých měřeních dosažené zvýšené hodnoty buď[25]
nebo
Další metodou stanovení diagnózy diabetu je namátkové zjištění hladiny cukru v krvi přesahující 11,1 mmol/l (200 mg/dl) ve spojení s obvyklými symptomy[5] nebo hladina glykovaného hemoglobinu (HbA1c) vyšší než 6,5 %.[6] V roce 2009 doporučila Mezinárodní expertní komise, jejímiž členy byli zástupci Americké diabetologické společnosti (ADA), Mezinárodní diabetologické federace (IDF) a Evropské asociace pro studium diabetu (EASD), aby pro stanovení diagnózy diabetu byla užívána hranice ≥6,5 % HbA1c. Toto doporučení bylo Americkou diabetologickou společností v roce 2010 akceptováno.[26] Pozitivní testy by se měly opakovat, pokud dotyčná osoba nevykazuje typické symptomy a hladinu cukru v krvi >11,1 mmol/l (>200 mg/dl).[27]
Hranice pro stanovení diagnózy cukrovky vycházejí ze vztahu mezi výsledky glukózového tolerančního testu, hladinou glukózy v plazmě nalačno nebo hodnotou HbA1c a komplikacemi, jako jsou retinální problémy.[6] Měření hodnot cukru nalačno nebo namátkou je upřednostňováno před glukózovým tolerančním testem, jelikož je pro osoby s podezřením na cukrovku pohodlnější.[6] Testování hodnoty HbA1c má tu výhodu, že pacient se nemusí postit a výsledky jsou stabilnější; nevýhodou je, že toto měření je nákladnější než zjišťování hladiny glukózy v krvi.[28] Odhaduje se, že 20 % osob s diabetem ve Spojených státech si není vědomo, že touto chorobou trpí.[6]
Diabetes mellitus 2. typu je charakterizován vysokou hladinou glukózy v krvi při současné rezistenci na inzulin a relativním nedostatku inzulinu.[2] Tím se liší od cukrovky 1. typu, kdy v důsledku zániku buněk Langerhansových ostrůvků ve slinivce břišní dochází k absolutnímu nedostatku inzulinu, a od gestačního diabetu mellitus, jenž je charakterizován prudkým zvýšením hladiny cukru v krvi v souvislosti s těhotenstvím.[3] Diabetes typu 1 a 2 lze obvykle odlišit na základě jejich projevů a průvodních okolností.[27] Pokud je diagnóza nejistá, lze k potvrzení cukrovky typu 1 použít testy na protilátky a k potvrzení diabetu typu 2 testy na určení hladiny C-peptidů.[29]
Žádná z velkých organizací nedoporučuje univerzální screening na diabetes, jelikož neexistují důkazy, že by takový program přispěl ke zlepšení situace.[30] Screening je doporučován Americkou lékařskou preventivní službou u dospělých bez symptomů, jejichž krevní tlak přesahuje 135/80 mmHg.[31] U osob s nižším krevním tlakem neexistuje dostatek důkazů, aby bylo možno screening doporučit.[31] Světová zdravotnická organizace doporučuje testování pouze u těch skupin obyvatel, které podléhají vysokému riziku.[30] K takovým skupinám ve Spojených státech patří obyvatelé starší 45 let, lidé s nejbližším příbuzným trpícím diabetem, některé etnické skupiny včetně Hispánců, Afroameričanů a původních obyvatel Ameriky, osoby s historií gestačního diabetu, syndromu polycystických ovarií, nadměrnou hmotností a nemocemi souvisejícími s metabolickým syndromem.[5]
Rozvinutí cukrovky 2. typu lze oddálit nebo mu předejít prostřednictvím kvalitní stravy a pravidelného cvičení.[32][33] Riziko mohou o více než polovinu snížit i opatření týkající se životního stylu.[7] Pozitivní dopad cvičení je zjevný bez ohledu na původní hmotnost osoby nebo následný úbytek hmotnosti.[34] Důkazy o prospěchu pouhých změn jídelníčku jsou však omezené,[35] přičemž jisté pozitivní účinky byly prokázány u vyšší konzumace listové zeleniny[36] a omezení příjmu nápojů slazených cukrem.[13] U pacientů se sníženou glukózovou tolerancí mohou pouhé změny jídelníčku a cvičení nebo jejich kombinace s metforminem či akarbózou výrazně snížit riziko vzniku diabetu.[7][37] Změny životního stylu jsou mnohem účinnější než metformin.[7]
Léčba diabetu 2. typu se soustředí na změny životního stylu, snižování dalších kardiovaskulárních rizikových faktorů a udržování hladiny glukózy v krvi v normálním rozmezí.[7] Samostatná kontrola cukrovky pacientem neboli selfmonitoring hladiny glukózy v krvi u osob s čerstvě diagnostikovanou cukrovkou 2. typu byla doporučena britskou Národní zdravotní službou v roce 2008;[38] pozitivní dopad selfmonitoringu u pacientů neužívajících vyšší počet dávek inzulinu je však sporný.[7][39] Očekávanou délku života člověka zvyšuje také léčba dalších kardiovaskulárních rizikových faktorů, jako jsou vysoký krevní tlak, zvýšená hladina cholesterolu a mikroalbuminurie.[7] Intenzivní léčba potíží s krevním tlakem (130/80 mmHg a méně) vede na rozdíl od standardní léčby (140–160/85–100 mmHg a méně) k jistému snížení rizika mozkové příhody, nikoli však ke snížení celkového rizika úmrtí.[40]
Nejeví se, že by intenzivní snižování hladiny cukru v krvi (HbA1C<6%) ve srovnání se standardním snižováním hladiny cukru v krvi (HbA1C of 7–7,9%) vedlo ke změnám v míře mortality.[41][42] Cílem léčby je obvykle dosáhnout hladiny HbA1C nižší než 7 % nebo hladiny glukózy v krvi nalačno nižší než 6,7 mmol/l (120 mg/dl); tyto cílové hodnoty však lze po odborné klinické konzultaci upravit, berouce v potaz zejména riziko hypoglykemie a očekávanou délku života jedince.[5] Doporučuje se, aby všichni pacienti trpící cukrovkou typu 2 podstupovali pravidelně oftalmologická vyšetření.[3]
Základními kameny péče při onemocnění diabetem jsou řádná dieta a cvičení,[5] přičemž častější cvičení přináší lepší výsledky.[43] Aerobní cvičení vede k poklesu hladiny HbA1C a ke zlepšení citlivosti na inzulin.[43] Posilování je také vhodné; kombinace obou typů cvičení může být nesmírně účinná.[43] Dieta směřující k úbytku váhy je rovněž důležitá.[44] Přestože je nízkoglykemická dieta jako nejvhodnější typ diety pro dosažení tohoto cíle kontroverzní,[44] regulaci hladiny cukru v krvi značně zlepšuje.[45] Zvažovaným dietním přístupem je metoda přerušovaného hladovění.[46] Klinická studie ale vliv diety neprokázala.[47]
Pro změnu životního stylu je klíčová dlouhodobá osvěta.[48]
Pokud změny v životním stylu u osob s mírnou cukrovkou nemají za následek úpravu hladiny cukru v krvi do šesti týdnů, mělo by se zvážit podávání léků.[5]

K dispozici je několik tříd antidiabetik. Metformin je obecně doporučován jako přípravek primární léčby, jelikož existují určité poznatky, že snižuje úmrtnost.[7] Pokud metmorfin neúčinkuje dostatečně, může být předepsán k ústnímu podání další lék jiné třídy.[49] Dalšími třídami léků jsou sulfonylurea, nesylfonylureová sekretagoga, inhibitory alfa-glukosidázy, thiazolidindiony, glukagonu podobný peptid 1 (GLP-1) a inhibitory dipeptidyl peptidázy 4 (DPP-4).[7][50] Metformin by neměly užívat osoby s vážnými chorobami ledvin či jater.[5] Injekční aplikace inzulinu může být prováděna samostatně nebo může být doplňkem k orálnímu podávání léků.[7]
Většina osob zpočátku inzulin nepotřebuje.[3] Pokud se používá, jedná se typicky o dlouhodobě působící formu podávanou na noc, a dále se přitom pokračuje v perorálním podávání léků.[5][7] Pro zvýšení účinnosti se poté dávky zvyšují (hladina cukrů v krvi pod kontrolou).[7] Pokud inzulin podávaný na noc nestačí, lepší kontroly lze dosáhnout podáváním inzulinu dvakrát denně.[5] Dlouhodobě působící inzuliny glargin a detemir nepřinášejí o mnoho lepší výsledky než neutrální protamin Hagedorn (NPH) inzulin, na jejich výrobu jsou ale potřebné podstatně vyšší náklady, a k roku 2010 nebyly cenově efektivní.[51] U těhotných žen je inzulin v zásadě volitelným způsobem léčby.[5]
Operace vedoucí ke snížení hmotnosti u obézních osob je efektivním způsobem léčby cukrovky.[52] Po chirurgickém zákroku je mnoho osob schopno udržet si normální hladinu cukru v krvi při podávání jen malého či nulového množství léků[53] a rovněž dochází k poklesu dlouhodobé úmrtnosti.[54] U chirurgického zákroku však existuje riziko krátkodobé úmrtnosti, které je ale nižší než 1%.[55] Limity indexu tělesné hmotnosti, vymezující vhodnost provedení chirurgického zákroku, však dosud nejsou jasné.[54] Tato možnost se však doporučuje ke zvážení těm, kteří nejsou schopni dostat svou hmotnost a hladinu cukru v krvi pod kontrolu.[56]

Odhaduje se, že v roce 2010 trpělo celosvětově cukrovkou typu 2 až 285 miliónů osob, tedy až 90 % všech případů výskytu cukrovky.[6] To se rovná přibližně 6 % dospělé světové populace.[57] Cukrovka je běžná v rozvinutých i rozvojových zemích.[6] V nerozvinutých zemích se však běžně nevyskytuje.[3]
Zdá se, že vyššímu riziku jsou vystaveny ženy a některé etnické skupiny,[6][58] jako například Jihoasijci, obyvatelé Tichomoří, Latinské Ameriky a původní obyvatelé Ameriky.[5] Může tomu tak být v důsledku zvýšené citlivosti některých etnických skupin na západní životní styl.[59] Cukrovka typu 2, tradičně považovaná za nemoc dospělých, je stále častěji diagnostikována i u dětí paralelně s narůstajícím počtem případů dětské obezity.[6] Cukrovka typu 2 je nyní u dospívajících ve Spojených státech diagnostikována stejně často jako cukrovka typu 1.[3]
Počet osob s cukrovkou se v roce 1985 odhadoval na 30 miliónů; v roce 1995 již na 135 miliónů a v roce 2005 na 217 miliónů.[60] Tento nárůst je přičítán především globálnímu stárnutí populace, nedostatku cvičení a pohybu a zvýšenému počtu případů obezity.[60] K pěti zemím s nejvyšším počtem osob s cukrovkou v roce 2000 patřily Indie s 31,7 milióny, Čína s 20,8 milióny, Spojené státy se 17,7 milióny, Indonésie s 8,4 milióny a Japonsko s 6,8 milióny osob.[61] Světová zdravotnická organizace tento stav považuje za globální epidemii.[62]
Cukrovka je jednou z prvních nemocí[63] popsaných v egyptském rukopisu z doby cca 1500 let př. n. l. zmiňujícím „nadměrné močení“.[64] Má se za to, že první popsané případy byly cukrovkou typu 1.[64] Přibližně ve stejné době tuto nemoc identifikovali indičtí lékaři a označili ji jako madhumeha čili medová moč, neboť si všimli, že tato moč přitahovala mravence.[64] Výraz „diabetes“ neboli „protékat“ byl poprvé použit roku 230 př. n. l. Řekem Apolloniem z Memfisu.[64] V době Římské říše byla nemoc vzácná – Galén uvedl, že během své kariéry se setkal pouze se dvěma případy.[64]
Cukrovka typu 1 a 2 byla poprvé identifikována jako dvě různé nemoci indickými lékaři Sušrutou a Čarakou někdy v letech 400–500 po Kr.; ti spojovali typ 1 s mladým věkem a typ 2 s obezitou.[64] Výraz „mellitus“ čili „z medu“ v druhé polovině 18. století doplnil Brit John Roll, aby nemoc odlišil od choroby diabetes insipidus, která je rovněž spojována s častým močením.[64] Účinná léčba byla vyvinuta až na počátku 20. století, kdy Kanaďané Frederick Banting a Charles Best v letech 1921 a 1922 objevili inzulin.[64] Po tomto objevu následoval ve 40. letech 20. století vývoj dlouhodobě působícího NPH inzulinu.[64]
